
|
|||
|---|---|---|---|
|
|
Aplicación de un programa de actividad física para un niño con neurofibromatosis |
|
|
|
Doctorando en Ciencias de la Actividad Física y el Deporte, Universidad de Murcia |
David González-Cutre Coll david@crononautas.com (España) |
|
|
|
|
|||
|
|
http://www.efdeportes.com/ Revista Digital - Buenos Aires - Año 10 - N° 89 - Octubre de 2005 |
|
|
1 / 1
Introducción
¿Qué es la Neurofibromatosis?
Bajo el nombre de Neurofibromatosis (NF) se incluyen diferentes procesos nosológicamente relacionados, con solapamiento de algunas manifestaciones clínicas (Farreras y Rozman, 2004).
ACNEFI (2004) nos explica de una forma muy didáctica este tipo de afectación. Así, las NF son trastornos genéticos del sistema nervioso que causan el crecimiento de tumores no cancerosos a lo largo de los nervios. Las NF también pueden provocar anomalías en la piel y los huesos. En España se estima que son 13.000 las personas que padecen esta enfermedad.
Desde el punto de vista genético es posible diferenciar dos tipos de NF: la NF1 (antes conocida como Neurofibromatosis periférica o enfermedad de Von Recklinghausen) y la NF2 (antes conocida como Neurofibromatosis acústica bilateral, Neurofibromatosis central o schwannoma vestibular). La gravedad de los síntomas de ambos tipos de NF puede variar enormemente.
La NF1 es una de las enfermedades hereditarias más frecuentes ya que afecta a 1 de cada 3.000 personas. Su incidencia es difícil de determinar, tanto por su elevada prevalencia como por la gran variabilidad del cuadro clínico. La NF2 es menos común y afecta a uno de cada 40.000 bebés. Ambas manifestaciones de NF ocurren en todos los grupos étnicos y raciales del mundo y afectan a ambos sexos por igual.
La NF1 y la NF2 son provocadas por dos genes anormales distintos. El gen de la NF1 se encuentra en el cromosoma 17 y el gen de la NF2 en el cromosoma 22. Estos genes anormales pueden ser heredados (cuando uno de los padres padece el trastorno) o bien pueden deberse a una nueva mutación en el gen normal. Por lo tanto, la NF1 o la NF2 pueden ocurrir en personas que no tienen antecedentes familiares de esta condición. Alrededor del 50 por ciento de los casos de NF1 y de NF2 se debe a nuevas mutaciones genéticas. La gravedad de la enfermedad varía enormemente, incluso entre los diferentes miembros afectados de una misma familia. Por esta razón, en algunos casos es difícil determinar los antecedentes familiares.
Por lo general, el autosoma susceptible de ser heredado es "dominante". Esto significa que un niño cuyo padre o cuya madre padece NF tiene una probabilidad de entre el 50 y el 60 por ciento de heredar el gen de NF y presentar algunos signos de Neurofibromatosis tarde o temprano.
En raras ocasiones se producen casos de NF que no presentan las características propias de la NF1 o la NF2. Se sabe muy poco acerca de estas condiciones.
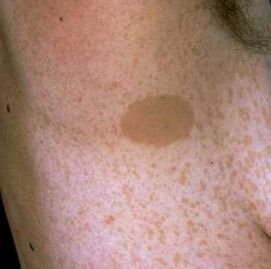
En nuestro caso, el niño padece NF1, caracterizada fenotípicamente por manchas café con leche y neurofibromas múltiples de la piel (tumores derivados de los elementos de sostén del nervio que pueden aparecer en cualquier localización del organismo). Se trata pues de un trastorno hereditario, distinguido por la presencia de anomalías progresivas en la piel, SNC y SNP, esqueleto, glándulas de secreción interna y, en ocasiones, otros órganos y sistemas.
Según los Institutos Nacionales de Salud, la NF1 presenta siete síntomas típicos. Se diagnostica NF1 en aquellas personas que presentan dos o más de los siguientes síntomas:
Seis o más manchas de color marrón claro en la piel, conocidas como manchas "café con leche". Por lo general, estas manchas se encuentran presentes al nacer o aparecen antes de los 2 años de edad. Estas manchas pueden aumentar de tamaño y cantidad y oscurecerse a medida que pasan los años.
Pecas o lunares que aparecen en las axilas o en la zona de la ingle, por lo general antes de los 7 años.
Dos o más tumores (bultos) benignos (no cancerosos) llamados neurofibromas debajo de la piel o a mayor profundidad. Los neurofibromas, que crecen sobre los nervios, se componen de células que rodean a los nervios y a otros tipos de células. Estos tumores por lo general se desarrollan entre los 10 y los 15 años de edad, aunque pueden hacerlo a cualquier edad. Las personas afectadas pueden tener distintas cantidades de neurofibromas, desde unos cuantos hasta cientos de ellos. Los tumores, cuyo tamaño varía, pueden causar dolor o no causarlo. También es posible tener un solo neurofibroma sin padecer NF.
Un tumor en el nervio óptico, llamado glioma óptico, que a veces puede causar dificultades de la vista. La mayoría de estos tumores, que por lo general se diagnostican antes de los 10 años, no causan síntomas y no requieren tratamiento.
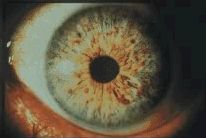
Dos o más diminutos "nódulos de Lisch" de color marrón claro u oscuro, que son pequeñas acumulaciones de pigmento que aparecen en el iris (la parte del ojo que tiene color). Por lo general, aparecen entre los 6 y los 10 años de edad y no causan problemas de la vista.
Una variedad de defectos en los huesos, como curvatura de las piernas por debajo de la rodilla, por lo general presente al nacer o que se desarrollan durante el primer año de vida.
Antecedentes familiares de NF1 en un padre, hermano o hijo.
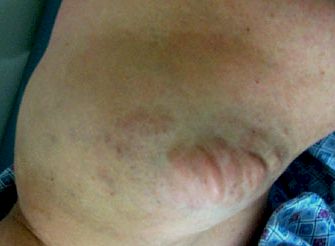
En la mayoría de los casos de NF1 los síntomas son leves (no en nuestro caso), y las personas afectadas pueden llevar una vida normal. Algunas características de la NF1 no representan ningún riesgo para la salud, incluidas las manchas café con leche, las pecas y los nódulos de Lisch. Algunas personas tienen muchos neurofibromas en la cara y en el cuerpo. Si bien los neurofibromas de la piel son principalmente un problema cosmético, pueden provocar gran sufrimiento psicológico.
Los neurofibromas también pueden crecer dentro del cuerpo y afectar a diferentes sistemas del organismo. Estos neurofibromas profundos (conocidos como neurofibromas plexiformes) afectan a aproximadamente el 15 por ciento de las personas con NF1. Pueden manifestarse varios síntomas, los cuales pueden ser graves según el sistema afectado del organismo. Su cantidad puede incrementarse durante la pubertad y el embarazo, aparentemente debido a cambios hormonales.
Entre el 30 y el 60 por ciento de los niños con NF1 tiene problemas de aprendizaje, del habla y/o convulsiones, y pueden ser hiperactivos. Algunos niños y adultos afectados tienen la cabeza grande, aunque por lo general esto no es una indicación de un problema médico grave. La escoliosis es común entre las personas que padecen NF, y puede comenzar a producirse a una edad temprana. Las personas con NF1 pueden tener baja estatura y sufrir de hipertensión. En aproximadamente el 1 por ciento de las personas afectadas, los fibromas se vuelven malignos y los pacientes necesitan tratamiento contra el cáncer (cirugía, quimioterapia, y/o radioterapia). Los tumores oculares pueden causar que los ojos sobresalgan o dificultades de la vista. Las personas con NF1 parecen tener un riesgo mayor de padecer ciertos cánceres y leucemia, pero estas condiciones no se presentan con frecuencia.
El curso de la enfermedad es progresivo, de manera que muchas de sus complicaciones van apareciendo al avanzar la edad de los pacientes. Dado que no se conoce bien su historia natural, es casi imposible predecir la evolución de un paciente en función de los hallazgos presentes en un momento determinado. El pronóstico se halla ensombrecido por la malignización de los tumores y por las complicaciones derivadas de los trastornos circulatorios y la hipertensión.
Según Farreras y Rozman (2004) en la NF1, las manchas hiperpigmentadas y los neurofibromas cutáneos aumentan en número y tamaño a lo largo de la infancia y sobre todo en la pubertad, siendo con el glioma óptico, la macrocefalia y los retrasos del desarrollo, el motivo de consulta más frecuente en este grupo de edad. El prurito puede ser un síntoma molesto en algunos casos y se relaciona con el crecimiento rápido de las tumoraciones de la piel. Con menor frecuencia se observan crisis epilépticas o síntomas relacionados con la presencia de neurofibromas plexiformes de localización mediastínica o paravertebral (el caso que nos ocupa sí presenta epilepsia). La seudoartrosis del tercio distal de la tibia es prácticamente patognomónica de NF1. Algunos pacientes presentan estreñimiento pertinaz como resultado de una ganglioneuromatosis difusa del intestino grueso. En ocasiones, un neurofibroma de la mucosa gástrica o yeyunal puede sangrar u obstruir la luz. En el adulto joven puede aparecer hipertensión sistémica relacionada con la existencia de un feocromocitoma o bien de anomalías arteriales renales o aórticas (estenosis, engrosamiento, aneurismas). Estas alteraciones también pueden estar presentes en los vasos del encéfalo y ser causa de accidentes vasculares cerebrales, en general de tipo isquémico. La aparición de un síndrome de hipertensión intracraneal suele relacionarse con el crecimiento de algún tumor encefálico (con mayor frecuencia glioma o meningioma), aunque en ocasiones se debe a hidrocefalia por estenosis no tumoral del acueducto de Silvio, complicación no excepcional en la NF1, de probable origen malformativo, que en algunos pacientes cursa de forma asintomática como una hidrocefalia crónica compensada.
Por lo general, la NF1 se diagnostica mediante un examen físico realizado por un médico que conoce el trastorno. En algunos casos, el médico utiliza una lámpara especial para examinar la piel y poder ver las manchas café con leche que menos se notan. En ocasiones, también se recomiendan pruebas adicionales, como radiografías y otras pruebas de imágenes (tomografías computarizadas y resonancias magnéticas), además de análisis de sangre para detectar defectos en el gen NF1 y facilitar el diagnóstico.
Algunos niños de menos de 8 años pueden presentar manchas café con leche sin tener ningún otro síntoma de NF1. Se recomienda realizar un seguimiento estricto de estos niños para detectar la aparición de cualquier otro síntoma del trastorno.
Existen pruebas genéticas que pueden utilizarse para confirmar el diagnóstico de NF1 y NF2. Las pruebas genéticas también pueden realizarse antes del nacimiento y posteriormente para identificar individuos que tienen antecedentes familiares de estos trastornos pero que aún no presentan síntomas. No obstante, aún no existe manera de predecir a través de pruebas genéticas la gravedad que puede alcanzar cualquiera de los dos tipos de NF.
Existen dos tipos básicos de pruebas genéticas. La primera, llamada análisis directo de mutación de los genes, procura identificar la mutación genética que causa las NF. Esta prueba es útil en aproximadamente el 70 por ciento de las personas en las que se sospecha NF. Si esta prueba no proporciona la información deseada, puede indicarse la segunda prueba, llamada análisis de ligamiento. Se utiliza en familias que tienen más de dos miembros afectados. Requiere la realización de análisis de sangre de varios miembros de la familia, y sirve para rastrear durante dos o más generaciones el cromosoma que alberga al gen causante de la enfermedad. Por lo general, el análisis de ligamiento determina la presencia de una mutación del gen de NF con una precisión superior al 90 por ciento en un individuo determinado.
No hay cura para la NF1, pero hay maneras de tratar algunos de sus efectos. Se pueden extirpar los tumores de la piel que causan dolor o desfiguración mediante cirugía. Sin embargo, con frecuencia vuelven a crecer. Los gliomas ópticos (tumores en el ojo) que afectan a la vista pueden tratarse con cirugía y/o radioterapia. La escoliosis puede tratarse mediante cirugía, aparatos ortopédicos, o ambos.
En los EE.UU. hay una serie de clínicas multidisciplinarias de NF dedicadas a los asuntos médicos específicos y a los aspectos rutinarios de la atención de salud, relacionados con las NF, que surgen entre las personas y familias afectadas por la NF1 y la NF2.
Como se puede apreciar, no hay un tratamiento específico, y en nuestro caso, el niño toma medicación fundamentalmente para el control de las crisis epilépticas.
Según Korf y Rubenstein (2005), la mayoría de estos individuos pueden vivir una vida larga y saludable, pero hay algunas complicaciones de la NF que pueden ser vitalmente amenazantes. La que más asusta es el cáncer. Los neurofibromas no son tumores cancerosos, no se extienden por el cuerpo, aunque aparezcan en distintos lugares de la piel. En algunas personas, sin embargo, el cáncer puede desarrollarse en algún neurofibroma. Esto no suele suceder en los pequeños que aparecen bajo la piel, es más frecuente que sea en los neurofibromas plexiformes. Una señal de que sea maligno podría ser que apareciera dolor en una masa que antes no era dolorosa y que empezara a aumentar de tamaño repentinamente. Es normal que los neurofibromas plexiformes sean dolorosos si reciben un golpe o cualquier otro trauma, pero este dolor es diferente del que se asocia con que ese tumor sea maligno. El dolor indicativo de cáncer es más frecuente que ocurra espontáneamente sin evidencia de golpe o trauma en la masa. Tampoco todos los crecimientos de neurofibromas son indicativos de que haya cáncer. Los neurofibromas suelen crecer, especialmente los plexiformes. El crecimiento rápido es más indicativo que el lento. Estos tumores malignos relacionados con la NF se tratan combinando la cirugía, la radioterapia y la quimioterapia. El resultado suele depender de lo pronto que se hayan detectado.
Además de esto, hay que considerar la posibilidad de tumores en el cerebro y en el sistema nervioso de la columna. Estos también son raros y se dan en muy pocos enfermos de NF1, aunque también hay que decir que estos pacientes tienen más riesgo de que se les formen estos tumores que cualquier otra persona. Se detectan, generalmente, por algunos síntomas, como dolores de cabeza, vómitos, ataques, problemas de visión, o cambios en el comportamiento. En el estudio neurológico se puede notar alguna nueva anomalía. El tumor puede ser diagnosticado por medio de TAC o RM. A veces se hace una biopsia del tumor e, incluso, se extrae con cirugía. El tratamiento suele consistir en radioterapia o, en algunos casos, quimioterapia. Hay que insistir en que no siempre todos los dolores de cabeza se deban, en dichos enfermos, a la presencia de un tumor.
Actividad física y NeurofibromatosisNo hay mucha información sobre programas de actividad física, fisioterapia o rehabilitación para la Neurofibromatosis, debido a que cada caso es un mundo y cursa con síntomas diferentes, en función del nivel de afectación. Aun así, ACNEFI (2004) propone las siguientes sugerencias de intervención general para la mejora de la motricidad, la percepción y la conducta:
Practicar deportes que potencien la coordinación fina y gruesa, así como el equilibrio teniendo en cuenta las preferencias individuales y las dificultades que conlleva.
Proponer actividades manuales para aumentar el control físico fino.
El ordenador puede ser un recurso de utilidad que facilite tareas.
Proporcionar al niño más tiempo para terminar las actividades visual-perceptivas. Necesitan tiempo para reconocer y entender lo que ven.
Proveer ejercicios cinestésicos.
Proveer experiencias táctiles, como plastilina, recortables...
No asumir que el niño aprenderá por sí sólo el comportamiento social adecuado, hay que enseñárselo.
Facilitar el desarrollo de su confianza.
Asegurar el éxito de las tareas que se le piden al niño para paulatinamente ir aumentando su dificultad.
Procurar oportunidades para el éxito cuando el niño se encuentra entre sus compañeros/ amigos y grupos cercanos.
Preparar de antemano cambios en su rutina.
Aprovechar sus intereses y preferencias para acercar al niño a la actividad cuyo aprendizaje desea conseguir.
Potenciar lo positivo y obviar lo negativo.
Ser perseverante con las instrucciones, reglas, disciplina y organización.
Usar técnicas de relajación como la relajación progresiva o diferencial.
Evitar la sobreprotección.
Características e informe diagnóstico del niñoEl niño al que se le va a aplicar el programa de actividad física tiene 8 años y padece Neurofibromatosis tipo 1, acompañada de epilepsia, déficit visual no corregible y plurideficiencia, por tanto estaríamos ante uno de los casos más graves de manifestación de la enfermedad. Su apariencia física es normal a primera vista, aunque es más pequeño de que lo que debería ser para su edad, y tiene una importante discapacidad intelectual, y por tanto un gran retraso en el aprendizaje, de tal forma que aunque ahora está aprendiendo más palabras, no habla mucho, lo hace de forma poco elaborada y le cuesta mucho pronunciar. Ha sido estimulado durante toda su vida muy especialmente en aspectos motrices. Con respecto a la motricidad, debe comentarse que, tras el inicio de su enfermedad (aproximadamente al mes de nacer), quedó en un estado de inmovilidad que hizo dudar a los médicos de sus posibilidades de mantenerse erguido y, consecuentemente, de andar. Sin embargo, la fisioterapia, unida a los esfuerzos de sus padres que continuamente le estimulaban (en la playa, por ejemplo), logró que fuese capaz de andar. Por otra parte, en lo que atañe a movimientos de motricidad fina, ha sido también muy entrenado, de forma que ahora es capaz de coger fichas pequeñas para introducirlas en determinados orificios o de pulsar botones.
A continuación se describen sus características físico-motrices y el trabajo que realiza durante el curso escolar en un centro especializado.
Valoración Fisioterápica
Presenta una hiperlordosis lumbar que le acompaña mediante una protusión abdominal que le facilita negativamente durante la marcha pues le dificulta salvando obstáculos y le permite arrastrar sobre el suelo.
Además, durante la marcha se le observa torpe por descoordinación entre miembros superiores e inferiores.
Se fatiga con frecuencia.
Demuestra debilidad abdominal.
Enriquecimiento en la manipulación de forma progresiva aunque lenta.
Pies planos. Actualmente lleva plantillas.
El juego es el mejor aliado para el fisioterapeuta que le atiende donde obtiene más posibilidades de mejoras en cuanto a los aspectos motrices generales.
Tratamiento de FisioterapiaAl objeto de mejorar la estática postural, el tono muscular, el equilibrio en sedestación y bipedestación, las reacciones de defensa, la coordinación de los miembros superiores e inferiores, mantener las mejores condiciones del sistema neuromuscular y trabajar la disociación entre ambas cinturas escapular y pélvica, el niño ha recibido durante el curso escolar tres sesiones fisioterapéuticas por semana, de 45 min. de duración, en las que se han trabajado los siguientes aspectos:
Trabajo de control de tronco.
Reacción de defensa en diferentes posiciones.
Mantenimiento de diferentes posturas como de rodillas, cuadripedestación, bipedestación, etc.
Estiramientos neuromusculares.
Potenciación muscular de los músculos paravertebrales, interescapulares, romboides, abdominales, miembros inferiores, entre otros.
Ejercicios de desbloqueo entre cintura escapular y pélvica. Volteos.
Coordinación general y manipulación en sedestación con juegos a su lado.
Marcha con o sin obstáculos, rampas y escaleras, diferentes terrenos.
Trabajo de refuerzo del arco plantar.
Trabajo antilordótica.
Terapia acuática.
Informe de Educación FísicaEn el área de Educación Física se han trabajado varios aspectos relacionados con el currículo del mismo. Así, en el bloque de contenidos "El Cuerpo: Imagen y Percepción", el niño reconoce perfectamente los elementos de la cara y algunas partes del cuerpo más generales como: manos, pies y cabeza, tanto en sí mismo como en los demás, mantiene una aceptable actitud postural en situación de sedentarismo y bipedestación, ha mejorado mucho en cuanto a sus impulsos de tensión, relajación y respiración, posee capacidad para percibir el movimiento propio y el de los demás, ya no abusa de la situación sedentaria aunque necesita continuamente estimulación para tener un movimiento activo, mantiene el equilibrio de forma estática, con dos apoyos y en el suelo, pero necesita ayuda a la hora de desplazarse de forma equilibrada en alturas, y discrimina de forma sencilla las diferentes nociones espaciales: dentro/fuera, arriba/abajo, delante/detrás…
Dentro del bloque de contenidos "El Cuerpo: Habilidades y Destrezas", ejecuta diferentes desplazamientos (cuadrupedia, reptaciones, correr), coordina brazos y piernas en los desplazamientos, le cuesta saltar coordinadamente con los pies juntos, realiza giros sobre el eje longitudinal, es capaz de recepcionar una pelota correctamente, le cuesta rea
lizar pases adecuadamente y lanza un balón con los pies.
En cuanto al bloque de contenidos "Salud Corporal", no le cuesta aceptar las limitaciones de los demás y sí un poco adoptar hábitos de higiene, aunque los realiza de forma guiada.
En el bloque de contenidos "El Cuerpo: Expresión y Comunicación", utiliza la técnica expresiva cuando ve necesaria su utilización y reconoce las representaciones, mediante escenificaciones por parte de los demás.
En cuanto al bloque de contenidos: "Los Juegos", utiliza el espacio de forma independiente pocas veces y elabora acciones básicas en los juegos.
En la figura 1 se pueden apreciar de forma general las características del niño en el ámbito de la Educación Física.
Figura 1. Característica del niño en el ámbito de la Educación Física
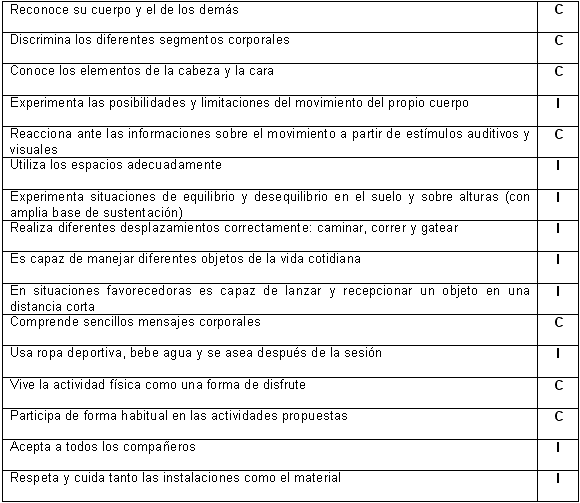
I: Iniciado; C: Conseguido; NC: No Conseguido
Desde hace unos pocos meses ha comenzado un tratamiento de quimioterapia (que se va a prolongar durante dos años) para evitar el crecimiento de los tumores, lo que le ha afectado de forma considerable a nivel físico y psicológico. Así, todavía se fatiga con mayor frecuencia, ha perdido mucha fuerza muscular, equilibrio y seguridad en los desplazamientos, le salen hematomas con mucha facilidad (debido a la disminución en la producción de plaquetas), suele tener fiebre después del tratamiento, ha presentado un cuadro de anemia, tiene pocas ganas de trabajar (debido probablemente a su debilidad y cansancio), rechaza determinadas situaciones (luego explicaremos esto más detalladamente), y a cogido un gran apego a su madre (ya que es la que está con él en el hospital). Además se le ha caído el pelo, aunque todavía no del todo, y no le debe dar el sol, salvo en horas en las que ya su incidencia es muy pequeña (por la mañana temprano o al final de la tarde).
Objetivos del programa de actividad física
-
Potenciar la musculatura abdominal para evitar la acentuación de la hiperlordosis lumbar.
-
Tratar de mejorar alteraciones posturales del pie (pies planos), reforzando el arco plantar, caminando por la arena.
-
Mejorar las habilidades motrices básicas: carrera, salto, lanzamiento, recepción y pateo.
-
Trabajar la coordinación, la percepción y el equilibrio.
-
Introducir al niño en el medio acuático.
-
Paliar los efectos negativos de la quimioterapia sobre la fuerza muscular y el equilibrio.
-
Estimular cognitivamente al niño.
-
Promover experiencias satisfactorias y divertidas.
Contenidos y actividades realizadas
El programa de actividad física se llevó a cabo durante los meses de Julio y Agosto de 2004 y 2005, y estuvo compuesto por cinco sesiones semanales de 45 minutos, de lunes a viernes, en una playa del Mar Menor (Murcia, España).
Actividades realizadas en el verano de 2004:
-
Fortalecimiento de la musculatura abdominal para corregir hiperlordosis lumbar: 30 abdominales en dos series.
-
Refuerzo del arco plantar y fortalecimiento muscular: caminar por la arena, subir y bajar una rampa.
-
Batido de piernas en el agua para fortalecer la musculatura.
-
Flexiones de cadera de pie (recoger conchas del suelo).
-
Trabajo de coordinación en castillo infantil: desplazamientos laterales.
-
Trabajo de coordinación en escalera de peldaños vertical.
-
Trabajo del equilibrio subiendo una rampa.
-
Pateo de una pelota en desplazamiento.
-
Recepción de una pelota y devolución de la misma.
-
Carrera ligera.
-
Pequeños saltos verticales cogido de la mano (pocos, le cuesta mucho trabajo).
Actividades realizadas en el verano de 2005: Debido al tratamiento de quimioterapia se tuvieron que realizar modificaciones importantes en el trabajo. Así, se cambio la hora de las sesiones de las 11 h. a las 19 h. para evitar la exposición al sol, se suprimieron los abdominales para evitar mareos, y otras actividades que rechazaba (aspecto que comentaremos en el apartado de evaluación) debido probablemente a la fatiga. A continuación se reflejan las actividades que se pudieron llevar a cabo:
-
Refuerzo del arco plantar y fortalecimiento muscular: caminar por la arena, subir y bajar una rampa.
-
Flexiones de cadera de pie (recoger conchas del suelo).
-
Trabajo del equilibrio subiendo una rampa.
-
Trabajo de equilibrio y coordinación mediante la superación con ayuda de obstáculos (vallas pequeñas) en el suelo.
-
Pateo de una pelota en desplazamiento.
-
Recepción de una pelota y devolución de la misma.
-
Lanzamiento de una pelota pequeña a una diana de velcro.
-
Batido de piernas en el agua (muy poco debido a su rechazo al agua)
-
Carrera ligera (muy poco debido a la gran pérdida de fuerza muscular)
-
Pequeños saltos verticales cogido de la mano (pocos, le cuesta mucho trabajo).
En general se realizaban todas las actividades en todas las sesiones, aunque adaptándose a las circunstancias del momento, las preferencias y el cansancio del niño, buscando en todo momento que se divirtiera y siempre tratando de estimularle mucho cognitivamente mediante preguntas acerca de su entorno.
Evaluación del programa y conclusiones
Al final del primer verano de trabajo (Julio y Agosto de 2004) se observaron mejoras importantes en las diferentes actividades realizadas. A continuación pasamos a comentar cada una de ellas:
-
Abdominales: Se pudo apreciar una evolución significativa, de tal forma que se incrementó el número de abdominales realizados, hasta un total de 30 en dos series, lo que significa un incremento de la fuerza-resistencia abdominal. Cabe destacar que el niño necesitaba apoyar los brazos en el suelo para levantarse, por su debilidad muscular.
-
Caminar por la arena: Se incrementó poco a poco la distancia recorrida al tiempo que disminuía la fatiga, fortaleciendo así la musculatura de miembros inferiores, incluida la del arco plantar.
-
Batido de piernas en el agua: Se realizaba con el niño sujeto por el tronco, ya que no sabe nadar, produciéndose una adaptación progresiva al medio acuático, aumentando el tiempo de batido e incluso llegando a mover también los brazos.
-
Flexiones de cadera de pie: Es una de las actividades que más le gusta, pues lo hace desde pequeño, y consiste en ir caminando por la arena con una botellita en la mano e introduciendo conchas en la misma. Estamos trabajando la percepción (tiene que ver las conchas), al mismo tiempo que va caminando y tiene que agacharse, lo que supone un trabajo muscular importante. Aguanta mucho tiempo haciéndolo y se divierte.
-
Desplazamientos laterales en castillo infantil: Se trata de que sujeto por la espalda vaya desplazándose en altura, de cuadro en cuadro, moviendo lateralmente los miembros superiores e inferiores. Se ha observado una gran evolución, lo hace muy bien y de manera muy coordinada, mostrando poco rechazo, cuando al principio no le gustaba mucho y le costaba bastante trabajo coordinar el desplazamiento de brazos y piernas.
-
Escalera de peldaños vertical: Es una escalera vertical a la que se sube utilizando manos y pies. De igual forma que otras actividades necesita que lo sujeten, ya que no tiene fuerza suficiente. Durante los dos meses mejoró la coordinación, pero le cuesta mucho más trabajo este movimiento arriba-abajo que el desplazamiento lateral. Además coordina mejor el movimiento ascendente que el descendente, ya que le cuesta trabajo encontrar el peldaño para bajar. Todavía puede mejorar.
-
Subida de rampa: Se trata de una rampa inclinada de altura considerable. Al principio necesitaba que le cogieran de la mano para subir y bajar, pero al final fue capaz de hacerlo sin ayuda y de pie, lo que indica una mejora del equilibrio, de la seguridad en sí mismo y un fortalecimiento de la musculatura de las piernas.
-
Pateo de una pelota en desplazamiento: Va caminado por la arena al mismo tiempo que golpea el balón con el pie. Normalmente va cogido de la mano, porque si no, no se centra. Se puede apreciar una mejora sensible en la coordinación del pateo, imprimiendo más fuerza al balón, golpeando el mismo con las dos piernas de manera indiferente. Estaría en un estadio inicial, caracterizado por un movimiento de brazos y tronco escaso, con el cuerpo erguido y los brazos a ambos lados, y la pierna de pateo realizando un balanceo corto.
-
Recepción de una pelota y devolución de la misma: Respecto a la recepción de la pelota de voleibol, el niño se encuentra en un estadio de desarrollo inicial, colocando los brazos delante del cuerpo y cerrando los ojos en la recepción, sin buscar el móvil, por tanto sólo lo coge si le va al cuerpo, y porque es una pelota grande. Si bien, antes no era ni capaz de cogerla. En cuanto a la devolución de la pelota, nunca la devuelve, siempre la lanza a otro sitio. Su estadio de desarrollo en el patrón del lanzamiento también sería inicial.
-
Carrera ligera: Conseguimos que corra persiguiéndole con una botella de agua y diciéndole que le vamos a mojar, así se divierte mucho. Muestra descoordinación entre miembros superiores e inferiores y se fatiga pronto.
-
Pequeños saltos verticales cogido de la mano: Le cuesta muchísimo trabajo despegarse del suelo, debido a la falta de fuerza y descoordinación del movimiento. No se aprecia mucho margen de mejora en este patrón.
En lo que se refiere al segundo verano de trabajo (Julio y Agosto de 2005), éste fue mucho más difícil y costoso debido al inicio del tratamiento de quimioterapia que afectó muchísimo al niño. Así, antes de comenzar, sus padres me comentaron que no quería andar por la arena, de tal forma que nada más pisarla se tiraba al suelo. Efectivamente, el primer día de trabajo observé que era reacio a caminar por la arena porque había perdido mucha fuerza muscular y no se sentía nada seguro al caminar por una superficie inestable, pero conseguí que lo hiciera. Del mismo modo, mostraba un rechazo enorme a entrar en el agua, aunque no sé muy bien por qué motivo. Además, debido al gran apego que le había cogido a su madre en el hospital y a que estaba muy fatigado, cuando pasábamos al lado de ella (ya que estaba presente en las sesiones, por si al niño le diera algún tipo de crisis y porque era muy sobreprotectora) el niño se negaba a seguir trabajando y quería irse. Este problema lo solucionamos no pasando delante de la madre, y tratando de entretener al niño lo máximo posible, mediante preguntas constantes, cosquillas, dándole vueltas, y cosas así. Finalmente, señalar que el programa se tuvo que interrumpir algunos días justo después de que el tratamiento de quimioterapia fuera administrado, ya que al niño le daba fiebre y estaba muy cansado.
Pese a todo esto, se observaron mejoras sustanciales que pasamos a detallar a continuación:
-
Caminar por la arena: Como hemos comentado antes, nada más comenzar pude apreciar una involución tremenda respecto al año anterior debido a la quimioterapia, andaba con muchísimo miedo y prácticamente había que tirar de él. Pero conforme avanzaban las sesiones se observó una mayor seguridad y fortalecimiento, hasta el punto de llegar a andar él solo de manera similar a la del año anterior. Por tanto, este trabajo fue muy positivo.
-
Flexiones de cadera de pie: Al principio no tenía muchas ganas de recoger conchas, debido probablemente a la fatiga que acumulaba, pero poco a poco empezó a encontrarse mejor y a divertirse, aguantando así más tiempo.
-
Subida de rampa: Aquí también se observó un paso atrás respecto al año anterior, ya que le costaba muchísimo trabajo subir la rampa y mostraba gran inseguridad. Se consiguieron mejoras, de tal modo que al final subía y bajaba sin problemas pero cogido de una mano, ya que no podía solo. Una vez que estaba arriba de la rampa le soltaba la mano para trabajar el equilibrio y poco a poco fue manteniéndose.
-
Superación con ayuda de vallas pequeñas en el suelo: Este trabajo se incluyó de forma novedosa este año, ya que cambiamos la playa de trabajo, y ésta contaba con dichas vallas. Se trataba de ir caminando y superar unos pequeños obstáculos, cogido de la mano. Había que tener mucho cuidado de que no se golpeará por su propensión a que le salieran hematomas. Intenté que poco a poco lo hiciera con menos ayuda, de modo que sólo le cogía un dedo o incluso le soltaba, y fue capaz de hacerlo, aunque mostraba cierta inseguridad por esa falta de fuerza muscular que le había provocado la quimioterapia.
-
Pateo de una pelota en desplazamiento: Este trabajo lo realizó igual que el año anterior, de manera satisfactoria, llegando a golpear incluso más fuerte el balón. Además se utilizaron las vallas con las que contaba la playa como referencia para introducir la pelota, trabajando así la percepción y orientación espacial, y motivando al niño cuando metía gol.
-
Recepción de una pelota y devolución de la misma: La recepción de la pelota fue igual que el verano anterior, aunque quizá empezó a mover un poco más las manos para atrapar el móvil. Este año por fin se consiguió que devolviera la pelota tras lanzársela.
-
Lanzamiento de una pelota pequeña a una diana de velcro: Está fue otra actividad novedosa del programa, que se introdujo como una vuelta a la calma, ya que el niño se fatigaba antes y así podíamos seguir trabajando algunos aspectos como el lanzamiento preciso y la percepción. Aunque al principio había que buscar la pelota con la diana, finalmente se consiguió que atinara con ella.
-
Batido de piernas en el agua: Apenas se pudo trabajar, ya que al comienzo del verano el niño mostró un enorme rechazo al medio acuático, no sabemos por qué motivo. Aún así, conseguí meterlo en el agua en alguna ocasión, cogiéndole en brazos e intentando entretenerle mucho. Además, la madre también se mostraba reacia a ello, pues como este año íbamos a las 19 h. en lugar de a las 11 h. (para evitar la exposición al sol), decía que hacía frío.
-
Carrera ligera: Como hemos comentado anteriormente, al principio le costaba muchísimo andar, así que no podíamos ni pensar en correr. Pero al final del verano, de manera espontánea comenzó a correr cuando le perseguíamos con el agua, probablemente porque se sentía más seguro y con más fuerza.
-
Pequeños saltos verticales cogido de la mano: Este año le costaba todavía más y sólo comenzó a saltar al final, y muy poquito, como el año anterior.
Como conclusiones de estos dos años de trabajo, podemos afirmar que la actividad física es una herramienta fundamental para paliar los efectos negativos de la Neurofibromatosis sobre el desarrollo y la fuerza muscular. Resulta extremadamente importante estimular físicamente al niño pues se pueden apreciar mejoras muy significativas en el tono muscular, coordinación, equilibrio, percepción y habilidades motrices básicas, adaptándose siempre a las características peculiares de cada individuo, pues la enfermedad cursa con diferentes niveles de afectación, siendo nuestro caso uno de los más graves. Al mismo tiempo, la actividad física se puede utilizar como instrumento para la diversión y la estimulación cognitiva. Nuestro trabajo se realizó en la playa aprovechando la época estival, pero se podría trabajar en cualquier lado durante todo el año (de hecho el niño recibe tratamiento fisioterapéutico y clases de Educación Física durante el curso escolar en un centro especializado), pudiendo utilizar el vaso pequeño de la piscina climatizada para introducir al niño en el medio acuático.
Además, la actividad física e muy útil también para contrarrestar los efectos nocivos de la quimioterapia, ayudando al sujeto a encontrarse menos fatigado y con mayor seguridad para la realización de actividades.
Referencias
-
ACNEFI (2004). Las Neurofibromatosis: Guía de familias. Madrid: Ministerio de Trabajo y Asuntos Sociales.
-
Farreras, P., y Rozman, C. (2004). Medicina Interna. Madrid: Elsevier España.
-
Korf, B. R., y Rubenstein, A. E. (2005). Neurofibromatosis: A handbook for patients, families, and health care professionals. New York: Thieme Medical Publishers.
| |
|
|---|---|
|
revista
digital · Año 10 · N° 89 | Buenos Aires, Octubre 2005 |
|