Introdução
Em 1928 Stookey descreveu, pela primeira vez, a localização e os sintomas da
hérnia de disco cervical. Posteriormente, Mixter e Ayer a relacionaram com a
dor nervosa, evidenciando a laminectomia e excisão do disco como solução.
Daí em diante, iniciou-se uma evolução histórica dessa patogenia, tanto em
diagnóstico, quanto nos tratamentos clínicos e cirúrgicos. A hérnia de disco
cervical é definida como um prolapso do disco intervertebral da coluna cervical
pela degeneração do mesmo, geralmente nas vértebras C4-C5, C5-C6 e C6-C7 (Kin
e Kin, 2010; Vital et al., 2013). Muitas vezes essa herniação resulta em
radiculopatia, marcada pela compressão e inflamação da raiz nervosa próxima
ao forame neural. Por vezes essa doença é assintomática, mas quando se
manifestam, variam entre dor no pescoço e ombro, irradiando ao longo do
dermátomo da raiz acometida, até parestesia. O reflexo, vibração e
sensação ao toque são diminuídos homolateralmente à lesão, podendo ocorrer
perda da massa muscular do pescoço. Mais raramente, há a Síndrome de
Brown-Séquard, com fraqueza muscular ipisilateral associada à perda da
sensibilidade e sensação térmica contralateral abaixo do nível cervical
afetado (Kin e Kin, 2010; Vital et al., 2013; Sun et al., 2014).
O diagnóstico da entidade é feito através de uma anamnese minuciosa associada
ao exame físico, com testes como o Teste de Spurling. O uso de exames de imagem
como a Ressonância Magnética, feito desde os anos 80, visa observar o tecido
mole em pacientes sintomáticos e assintomáticos. Em relação ao tratamento, a
cirurgia é opção em pacientes que não respondem às medidas conservador, ou
que apresentam dor progressiva sem alívio com disfunções neurológicas. Entre
1955 1958 foi introduzida a abordagem anterior para laminectomia em casos de
síndrome de disco cervical, relatando segurança no procedimento (Takasaki et
al., 2009; Botelho et al., 2012).
Epidemiologia
A partir dos 30 anos, modificações bioquímicas e outros fatores, levam à
incapacidade do disco em distribuir cargas adequadamente, o que causa fissuras
no ânulo fibroso, por onde o material do núcleo pulposo pode se extravasar e
formar uma hérnia. Destaca-se o fator genético, que sugere uma herança
familiar na manifestação precoce, além de influenciar sobre a degeneração
do disco intervertebral, apesar da grande influência por fatores ambientais nas
formas da doença. O sobrepeso e a obesidade são importantes fatores ambientais
de deterioração discal dado ao excesso de peso na região, enquanto o
tabagismo aparece como acelerador do seu processo de envelhecimento e dos
tecidos adjacentes a ele. Além desses, destacam-se as ocupações profissionais
em que há excesso de movimentação da coluna cervical, excesso de carga ou
vibrações. Em relação ao sexo e etnia, não há destaque para nenhuma das
variações, com proporção de acometimento de 1:1 entre os sexos (Abouhashem
et al., 2013; Takahashi et al., 2013).
Etiopatogenia
O disco intervertebral apresenta duas porções: a externa, constituída pelo
ânulo fibroso, e o núcleo pulposo internamente. A primeira apresenta fibras
entrelaçadas e alternadas com uma camada de fibras colágenas. Sua unidade
estrutural básica, o glicosaminoglicano, tem carga negativa e atrai fortemente
moléculas de água. Com a idade, reduz-se o tamanho e número de proteínas,
diminuindo também a retenção d’água no disco intervertebral. A partir da
terceira década de vida há a transformação o núcleo em uma massa
fibrocartilaginosa indistinta, pelo declínio no conteúdo de água do disco
(Mercer e Bogduk, 1999; Keith e Luk, 2008).
Bioquimicamente, há envolvimento de proteoglicanos, glicoproteínas, proteínas
colágenas e não-colágenas, com ação de inúmeros genes, especialmente das
Proteínas Ativadoras de Mitose (PAM), genes relacionados ao colágeno IX e
vitamina D. Essas alterações tornam o disco menos compressível e elástico,
além de perder altura, com protrusão dorsal para dentro do canal espinhal.
Isso pode causar a compressão da raiz nervosa, apresentando caráter crônico
ou agudo. A primeira ocorre quando o disco se degenera e desidrata, culminando
no colapso discal, causando assim sintomas insidiosos e mais brandos. A hérnia
aguda ocorre quando um fragmento do núcleo pulposo faz a extrusão por um
defeito no ânulo fibroso, com surgimento repentino de sintomas, enquanto a
síndrome dolorosa e os déficits resultam da isquemia e inflamação,
explicando os sintomas mais profundos nos casos agudos (Diwan et al., 2000; Wu
et al., 2014). Henderson e colaboradores revisaram a clínica da radiculopatia
cervical em mais de 800 pacientes e encontrou dor no braço em 99,4%, déficits
sensoriais em 85,2%, dor no pescoço em 79,7%, déficits de reflexo em 71,2%,
déficits motores em 68%, dor escapular em 52,5%, dor no peito em 17,8% e dores
de cabeça em 9,7%. Sensação de frio ou calor no membro envolvido em função
de compressão radicular são sintomas subjetivos, demandando assim testes que
certifiquem suas existências (Henderson et al., 1983).
Diagnóstico
A anamnese permite o diagnóstico em mais de 75% dos casos, cabendo a
correlação desta com o exame físico e complementares. Palpação da
musculatura escapular e trapézio, averiguação da amplitude de movimento
cervical, exame neurológico e teste de força, avaliação dos reflexos, além
de exame sensorial da dor, vibração e toque, são essenciais. O teste de
Spurling reproduz os sintomas pela flexão lateral, rotação e compressão da
cabeça para o lado dos sintomas, reduzindo o forame intervertebral. Segundo
Shah e Rajshekhar, este teste é moderadamente sensível e específico nos
pequenos prolapsos discais intervertebrais cervicais. A manobra de Valsalva pode
reproduzir sintomas, mas seus mecanismos de ação e reprodutibilidade são
obscuros. Já o teste de tensão do membro superior almeja esticar a raiz
nervosa e gerar sintomas, apesar da reprodutibilidade baixa e
sensibilidade/especificidade duvidosas. O sinal de abdução do ombro e a
tração do pescoço fazem a abertura do forame e conseqüente alívio dos
sintomas do paciente (Wainner et al., 2000; Shah e Rajshekhar, 2004; Freedman et
al., 2008).
Em se tratando de exames complementares, a radiografia é fundamental na
avaliação do alinhamento da coluna, ressaltando seu baixo custo e a
acessibilidade. A mielografia também é amplamente utilizada, apresentando
exatidão próxima de 85%, enquanto a tomografia computadorizada apresenta
acurácia igual ou melhor, por possibilitar a distinção da origem da
compressão. Quando combinada à mielografia, a capacidade diagnóstica atinge
96%. Estudos eletrofisiológicos são exames adjuntos capazes de identificar
anormalidades na raiz nervosa, mas em pacientes com doença bem-definida seu uso
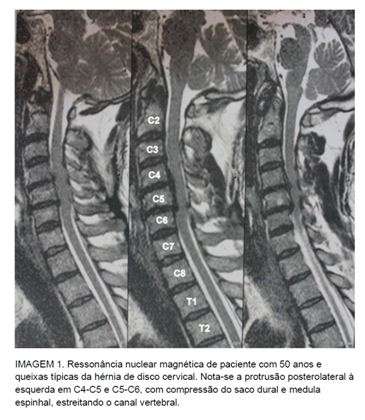
é injustificável. O exame de ponta no diagnóstico da hérnia de disco
cervical é a ressonância nuclear magnética (imagem 1). Brown et al (1998).,
num estudo retrospectivo randômico, estudou 34 pacientes submetidos ao exame. A
ressonância predisse corretamente 88% das lesões, contrário aos 81% da TC e
mielografia, 57% pela miografia isolada e 50% pela TC sozinha. Essa modalidade
de exame tem a melhor habilidade em mostrar tecidos moles, bem como o curso do
nervo ao sair pelo forame (Brown et al., 1998; Carlos et al., 2010; Jason, 2010;
John et al., 2011).
Tratamento
conservador
A terapia da hérnia de disco cervical é ampla e visa eliminar ou restaurar os
sintomas do comprometimento sensorial, como dor e parestesia, bem como da
função motora, relacionada à limitação da amplitude de movimento e perda de
força muscular, seja na região cervical nos dermátomos e miótomos envolvidos
na gênese da doença. O tratamento contempla o enfoque conservador e o enfoque
cirúrgico, sendo que ambos podem apresentar resultados satisfatórios. O
tratamento conservador inclui a abordagem farmacológica com analgésicos,
relaxantes musculares e anti-inflamatórios; a fisioterapia via realização de
exercícios e recursos eletrotermofototerápicos; órteses como o colar cervical
e a correção postural. Analgésicos, como o acetaminofeno, descrito como
primeira linha, tem alta eficácia e segurança. Os anti-inflamatórios não
esteróides combatem a inflamação pela inibição da Cox e interferência na
via do ácido araquidônico, sendo também considerados como primeira linha. Já
os relaxantes musculares reduzem os espasmos, proporcionando alívio da tensão
na musculatura. Antidepressivos e anticonvulsivantes podem ser administrados no
tratamento da dor crônica, já que esta se associa a episódios depressivos.
Injeções de corticosteróides aliviam a dor nas imediações das raízes
nervosas comprometidas, ao passo que agentes opióides devem ser prescritos
equilibradamente, evitando efeitos colaterais e dependência (Peolsson et al.,
2014).
A fisioterapia clássica consiste em exercícios que visam o relaxamento
muscular, melhora da amplitude de movimento e ganho de força dos músculos
cervicais e da cintura escapular. Recursos eletrotermofototerápicos são
utilizados para o alívio da dor e inflamação e relaxamento muscular. Além
desses, há a tração cervical, osteopatia, acupuntura, reeducação postural
global (RPG) e isostretching. O uso do colar cervical minimiza movimentos
inconvenientes, utilizado ainda em pacientes após o tratamento cirúrgico,
podendo ser retirado caso o paciente se sinta seguro e consciente dos movimentos
que pode executar. As orientações posturais visam evitar movimentos que possam
sobrecarregar a região cervical, além de proporcionar uma postura adequada nas
atividades laborais e afazeres domésticos. É relevante enfatizar a
importância da “Back School”, ou “Escola de Postura”, que promove a
conscientização acerca da importância da manutenção de exercícios e das
atitudes posturais em relação a sua doença (Santos e Moreira, 2009; Eubanks,
2010; Peolsson, 2014).
Tratamento
cirúrgico
Alternativa quando o tratamento conservador é insatisfatório após 2 ou 3
meses de acompanhamento, ou quando o paciente apresenta grave comprometimento
neural, com perda da função sensitiva e motora. Usualmente recomenda-se como
intervenção para a hérnia de disco cervical a discectomia, em geral realizada
por via anterior com ou sem artrodese do segmento. A nucleoplastia é uma
técnica minimamente invasiva sem remoção discal, alternativa ao tratamento
cirúrgico convencional para hérnias discais. Outra abordagem possível é o
implante de um disco artificial, minimizando a compressão nervosa e preservando
os movimentos, impedindo o surgimento de outras herniações próximas. Com a
tendência a procedimentos cirúrgicos minimamente invasivos, houve a redução
do risco de complicações secundárias para o paciente e dos custos
hospitalares, além de altas mais rápidas. Enfatiza-se que o controle da
evolução pode ser feito pela Escala de Frankel, descrita em 1969, que avalia o
nível do comprometimento sensitivo e motor pela hérnia, servindo como um
excelente parâmetro para a avaliação entre o pré e pós-operatório. As
doenças ocupacionais têm implicações legais que atingem a vida do
trabalhador. A Portaria GM n.º 777 do Ministério da Saúde, de 28 de abril de
2004, é descrita como sendo de notificação compulsória para vários agravos
relacionados ao trabalho ou saúde ocupacional (Frankel et al., 1969; Tamayo e
Paschoal, 2003; Wullems et al., 2014).
Considerações
finais
A hérnia de disco cervical é uma enfermidade que pode variar desde um simples
desconforto, até uma condição altamente incapacitante, comprometendo sua
funcionalidade no âmbito laboral e nas atividades de vida diária. Seu
diagnóstico requer uma abordagem clínica minuciosa acompanhada de exames
complementares. A terapia da hérnia de disco cervical é diversificada e
dependerá da extensão da lesão e sua repercussão para o paciente. O
tratamento conservador engloba o uso de fármacos, fisioterapia, colar cervical,
além de reeducação postural, enquanto que no tratamento cirúrgico existe uma
tendência à realização de procedimentos minimamente invasivos. Compreender
os fatores relacionados à etiopatogenia, evolução clínica, tratamento e
aspectos ocupacionais que envolvem a hérnia de disco cervical são de extrema
importância para os profissionais que atuam no atendimento desses pacientes. A
conduta terapêutica bem sucedida envolve a necessidade de uma investigação
ampla e detalhada onde a experiência profissional e o conhecimento técnico
baseado em evidências são fundamentais na tomada de decisões.
Bibliografia
-
Abouhashem,
S; Ammar, M; Barakat, M; Abdelhamee, E. (2013). Management of Brown-Sequard
Syndrome in Cervical Disc Disease. Turkish Neurosurgery, 23 (4),
470-5.
-
Botelho,
R.V; Canto, F.R.T; Defino, H; Façanha Filho, F.A; Herrero, C.F.P.S; Meyes,
R. et al. (2012). Hérnia de disco cervical no adulto: tratamento
cirúrgico. Ver Assoc Med Bras, 58(6), 639-43.
-
Brown,
B.M; Schwartz, R.H; Frank, E; Blank, N.K. (1988). Preoperative evaluation of
cervical radiculopathy and myelopathy by surface-coil MR imaging. AJR Am
J Roentgenol, 151, 1205–12.
-
Carlos,
U.P; Carlos, M.T.S; Pábula; T.M.R.L; Jader, P.F.N. (2010). Tratamento
conservador das radiculopatias cervicais revisão da literatura. J Bras
Neurocirurg., 21(2), 99-106.
-
Diwan,
A.D; Parvataneni, H.K; Khan, S.N; Sandhu, H.S. et al. (2000). Current
concepts in intervertebral disc restoration. Orthop. Clin. North Am.,
31, 453-64.
-
Eubanks,
J.D. Cervical Radiculopathy: (2010). Nonoperative Management of Neck Pain
and Radicular Symptoms. American Family Physician, 81 (1), 33-40.
-
Frankel,
H.L; Hancock, D.O; Hyslop, G; Melzak, J; Michaelis, L.S; Ungar, G.H; et al.
(1969). The value of postural reduction in the initial management of closed
injuries of the spine with paraplegia and tetraplegia. Paraplegia.,
7(3),179-92.
-
Freedman,
M.K; Overton, E.A; Saulino, M.F; Holding, M.Y; Kornbluth, I.D. (2008).
Interventions in chronic pain management. 2. Diagnosis of cervical and
thoracic pain syndromes. Arch Phys Med Rehabil., 89 (1), S41-S46.
-
Henderson,
C.M; Hennessy, R.G; Shuey, H.M Jr; Shackelford, E.G. (1983).
Posterior-lateral foraminotomy as an exclusive operative technique for
cervical radiculopathy: A review of 846 consecutively operated cases. Neurosurgery,
13, 504–12.
-
Jason,
D.E. (2010). Cervical Radiculopathy Nonoperative Management of Neck Pain and
Radicular Symptoms. American Family Physician, 81(1), 33-40.
-
John,
M.C; Matthias, P; Alexander, P.H. (2011). Cervical Radiculopathy A
Review. HSSJ, 7, 265–72.
-
Keith,
D.K; Luk, D.K.R. (2008). Intervertebral disc transplantation a biological
approach to motion preservation. Eur Spine J, 17(4), S504–S510.
-
Kin,
K.T; Kin, Y.B. (2010). Cervical Radiculopathy due to Cervical Degenerative
Disease: Anatomy, Diagnosis and Treatment. J Korean Neurosurg Soc,
48(6), 473-9.
-
Mercer,
S; Bogduk, N. (1999). The ligaments and annulus fibrosus of human adult
cervical intervertebral discs. Spine, 24, 619–28.
-
Peolsson,
A; Öberg, B; Wibaul, J; Dedering, J; Zsigmond, P; Bemfort, L; et al.
(2014). Outcome of physiotherapy after surgery for cervical disc disease: a
prospective randomised multi-centre trial. BMC Musculoskeletal Disorders,
15 (34), 1-7.
-
Santos,
C.B.S; Moreira, D. (2009). Perfil das escolas de posturas implantadas no
Brasil. Semina., 30 (2), 113-20.
-
Shah,
K.C; Rajshekhar, V. (2004). Reliability of diagnosis of soft cervical disc
prolapsed using Spurling’s test. British Journal of Neurosurgery,
18, 480-3.
-
Sun,
I.; Kasapoğlu, B.; Genç, A.; Özgen, S. e Pamir N. (2014). Cervical
Disc Herniation Mimicking Spinal Epidural Abcess. ACU Sağlık
Bil Derg, 5(4), 306-9.
-
Takahashi,
Y; Yasuhara, T; Kumamoto, S; Yoneda, K; Tanoue, T; Nakahara, M. et al.
(2013). Laterality of cervical disc herniation. Eur Spine J, 22,
178-82.
-
Takasaki,
H.P.T; Hall, T.P.T; Jull, G.P.T; Kaneko, S.O.T; Lizawa, T.P.T; Ikemoto,
Y.M.D. (2009). The Influence of Cervical Traction, Compression, and Spurling
Test on Cervical Intervertebral Foramen Size. Spine, 34(16), 1658-62.
-
Tamayo,
A; Paschoal, T. (2003). A Relação da Motivação para o Trabalho com as
Metas do Trabalhador. RAC, 7(4), 33-54.
-
Vital,
J.M.; Boissière, L; Obeid, I. (2013). C6-C7 cervical disc arthroplasty in
cervical disc herniation. Eur Spine J, 22, 2136-8.
-
Wainner,
R.S; Gill, H. (2000). Diagnosis and nonoperative management of cervical
radiculopathy. J Orthop Sports Phys Ther., 30 (12), 728–44
-
Wu,
D.J; Chen, K; Wei, X.Z; Ni, H.J; Yu, S.Z; Zhu, X.D; et al. (2014). Analysis
of intervertebral disc-related genes. Genet. Mol. Res., 13(1),
2032-8.
-
Wullems,
J.A; Halim, W; Weegen, W. (2014). Current Evidence of Percutaneous
Nucleoplasty for the Cervical Herniated Disk: A Systematic Review. Pain
Practice, 14 (6), 559–69.
Outros artigos em
Portugués

|
|
|
EFDeportes.com, Revista
Digital · Año 21 · N° 215 | Buenos Aires,
Abril de 2016
Lecturas: Educación Física y Deportes - ISSN 1514-3465 - © 1997-2016 Derechos reservados
|

