
|
|||
|---|---|---|---|
|
|
Avaliação da sensibilidade protetora e lesões cutâneas em pacientes diabéticos tipo 2 Sensitivity evaluation of protective and skin injuries in type 2 diabetic patients |
|
|
|
*Acadêmica do Curso de Fisioterapia **Mestranda em Envelhecimento Humano ***Docente do Curso de Fisioterapia Universidade de Passo Fundo (UPF-RS), Passo Fundo, RS (Brasil) |
Bruna de Oliveira* Simone Regina Posser** Camila Pereira Leguisamo*** |
|
|
|
Resumo Objetivo: Avaliar a sensibilidade protetora e risco de lesão cutânea de pacientes com diabetes mellitus tipo 2 (DM2) e associação entre elas. Metodologia: Estudo observacional e descritivo, composto por 31 indivíduos. Os pacientes foram avaliados por meio de anamnese, martelo neurológico, tubo com água fria e quente, diapasão e monofilamento, seguindo a escala de classificação do grau de risco para o desenvolvimento de úlceras nos pés. Resultados: Na avaliação pode-se observar alteração da sensibilidade protetora para 42,3% dos pacientes que apresentavam calos (p=0,662),19,2% para os que apresentavam micose (p=1,000) e nenhum para úlceras (p=0,349), não havendo associação entre a perda de sensibilidade e lesões cutâneas. Conclusão: A sensibilidade protetora esteve alterada na maioria dos pacientes com DM2, porém não verificamos associação com lesões cutâneas e risco aumentado para desenvolvimento de úlceras.Unitermos: Diabetes Mellitus. Neuropatias diabéticas. Pé diabético.
Abstract Keywords: Diabetes Mellitus. Diabetic neuropathies. Diabetic foot.
|
|||
|
|
EFDeportes.com, Revista Digital. Buenos Aires - Año 19 - Nº 194 - Julio de 2014. http://www.efdeportes.com/ |
|
|
1 / 1
Introdução
O diabetes mellitus tipo 2 (DM2) é uma síndrome de etiologia múltipla decorrente da falta e/ou incapacidade da insulina exercer adequadamente seus efeitos, caracterizado por hiperglicemia crônica, com distúrbios do metabolismo de carboidratos, lipídios e proteínas, causando hipertensão arterial e disfunção endotelial. (1).
Há diversas complicações crônicas que contribuem para o aumento da morbidade e mortalidade dos pacientes, entre elas, estão às vasculares, causadoras de retinopatia e nefropatia, hipertensão arterial sistêmica (HAS), dislipidemia e neuropatia diabética (ND). Estas atingem o sistema nervoso periférico, sendo que a principal forma é a polineuropatia diabética simétrica distal, equivalendo a cerca de 80% de todas as neuropatias destes diagnósticos (7). Pedrosa et al (3), fala que ND é uma das complicações de longo prazo e de maior incidência, afetando 60% a 70% dos pacientes com diabetes mellitus tipo 1(DM1) e DM2.A ND pode levar a transtornos tróficos da pele e da estrutura osteoarticular do pé, levando ao chamado pé diabético. Segundo Schie (8), pacientes diabéticos que apresentam insensibilidade, fraqueza muscular e diminuição de amplitude de movimento têm maior risco para o desenvolvimento de ulcerações nos pés.
O pé diabético é uma alteração osteoneuromuscular mutilante, recorrente, onerosa para o indivíduo e para o sistema de saúde, sendo a ND sensorial e motora, juntamente com a doença vascular periférica, as responsáveis por essa complicação (23).
As principais manifestações encontradas nos pacientes diabéticos com ND são: dor em queimação, hiperestesia ou parestesia nos membros acometidos, associadas à diminuição da sensibilidade protetora dos pés (4,6). A dor da ND é geralmente mais intensa e freqüente que em outros tipos de dor crônica, além disso, está associado aos piores índices de qualidade de vida e estado geral de saúde dos pacientes (9,10).
O risco de um diabético desenvolver úlcera no pé ao longo da vida chega a atingir 25% e acredita-se que a cada 30 segundo ocorra uma amputação do membro inferior no Brasil (11). Por esse motivo,o objetivo do nosso estudo foi avaliara sensibilidade protetora e o risco de lesão cutânea de pacientes com DM2 e a associação entre elas.
Materiais e métodos
Estudo observacional e descritivo, composto por 31 indivíduos portadores de DM2, encaminhados pela secretaria de saúde do município de origem para o projeto de extensão acadêmico: “Programa do Pé Diabético”, no Centro de Assistência a Deficiência - CAD, junto a Faculdade de Educação Física e Fisioterapia (FEFF) da Universidade de Passo Fundo (UPF-RS). Os critérios de inclusão foram: diagnóstico de DM2, com idade superior a 18 anos e que concordassem em participar do estudo. Como critérios de exclusão: pacientes com alteração cognitiva e amputação total dos membros inferiores, que impossibilitasse na realização das avaliações.
Para a execução do projeto, foram respeitadas as diretrizes da Resolução 196/96, do Conselho Nacional de Saúde, que trata das normas regulamentadoras e dos aspectos éticos das pesquisas envolvendo seres humanos. O projeto foi encaminhado ao Comitê de Ética em Pesquisa (CEP) da UPF (CAAE n° 3181.0.000.398-08) para análise, garantindo, assim, aos participantes, a minimização de potenciais de riscos, que somente se justificam se os benefícios e/ou a importância dos conhecimentos advindos dos resultados forem relevantes. Após a aprovação do projeto de pesquisa deu-se início à coleta de dados, onde foi lido e esclarecido aos pacientes elegíveis o termo de consentimento livre e esclarecido (TCLE).
As avaliações foram realizadas individualmente, sempre pelas mesmas avaliadoras. Inicialmente, foi aplicado um questionário para avaliação dos dados sócio demográficos e clínicos. Após, foi avaliado os sinais neurológicos de forma sistematizada: sensibilidade, reflexos tendinosos e sintomas autonômicos. Para a sensibilidade, os participantes foram familiarizados previamente com os testes mediante explicações das pesquisadoras e este foi aplicado na mão para conhecimento do que seria testado. Para sensibilidade superficial, utilizou-se o monofilamento de Semmes-Weinstein® de 10 gramas, testado nos seguintes locais: I, III, e V artelho; I, III e V cabeças metatarsianas, médio pé e região calcânea.A pressão da pele ao toque do monofilamento foi feita até obter a curvatura do mesmo, e sem permitir que deslizasse sobre a pele, solicitando ao paciente para responder “sim” quando sentisse o toque. Segundo a Sociedade Brasileira de Diabetes (2008) Nos mesmos locais aplicou-se os tubos de ensaio quente e frio, e solicitou-se ao paciente que relatasse o que estava sentindo. Também, testou-se a sensibilidade dolorosa e tátil, através do teste de Pick-Tock, com a parte distal do martelo neurológico. Como critério de positividade ao teste, utilizou-se o mesmo dos testes anteriores.
Para sensibilidade profunda, aplicou-se o sentido de posição do membro, no qual o colocava em posição de dorsiflexão, plantiflexão, inversão e eversão, e pedia-se para o paciente responder que posição encontrava-se o membro. Também, utilizou-se diapasão de 128Hz (Stylle®) na superfície superior do hálux e maléolo medial. O reflexo patelar e aquileu foi verificado com martelo neurológico (Stark®), com o paciente sentado. Segundo Sociedade Brasileira de Diabetes (24) monofilamento alterado mais um ou mais testes alterado o paciente já tem perda de sensibilidade protetora.
Na inspeção, observou-se a presença calosidades, micoses e úlcera. Foi usada a classificação do grau de risco para o desenvolvimento de úlceras (Figura 1) nos pés, recomendado pelo Ministério da Saúde (23), no qual classifica o grau de risco em 4 níveis.
Figura 1. Sistematização da abordagem realizada ao portador de DM2, de acordo com a classificação
do grau de risco para o desenvolvimento de úlcera nos pés,recomendado pelo Ministerio da Saúde, 2001
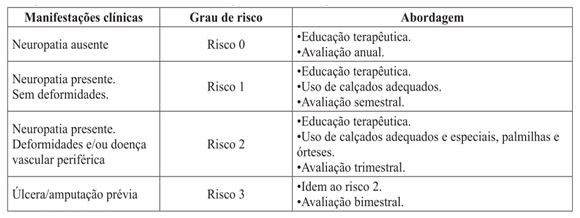
Fonte: Brasil, 2001
As variáveis categóricas foram expressas como freqüência absoluta e relativa e as numéricas como média ± desvio padrão. A associação alterações cutâneas e alteração da sensibilidade protetora foi avaliada utilizando-se o teste qui-quadrado de Pearson com correção de continuidade. Considerou-se como estatisticamente significativo valor de probabilidade <0,05.
Resultados
Dos 31 indivíduos incluídos no estudo, 16 (51,6%) eram do sexo masculino e a idade média era 60,7±9,7 anos. 19 (61,3%) tinham diagnóstico de DM2 há menos de 10 anos. Dentre eles 12 (38,7%) apresentavam calos, 6 (19,4%) micose e 1 (3,2%) úlceras. 26 (83,9%) apresentavam alteração na resposta ao exame com monofilamento, 29 (93,5%) de sensibilidade térmica e 30 (96,8%) de sensibilidade dolorosa e tátil.
Nenhum indivíduo apresentava alteração de sensibilidade profunda de localização à plantiflexão, à inversão e à eversão plantar enquanto 1 (3,2%) apresentava alteração de sensibilidade profunda de localização à dorsiflexão. 30 (96,8%) apresentavam ausência de sensibilidade vibratória. Os reflexos patelar e aquileu encontravam-se ausentes em 2 (6,5%) indivíduos.
Quanto ao grau de risco para desenvolvimento de úlcera, baseado na classificação do Ministério da Saúde (23) (23). 2 (6,5%) não tinham neuropatia, sendo grau de risco 0, 14 (45,2%) tinham neuropatia sem deformidades, sendo grau de risco 1, 14 (45,2%) neuropatia com deformidades, portanto grau de risco 2e 1 (3,2%) apresentava ulceração, classificado grau de risco 3.
Na avaliação autonômica, 11(42,3%) apresentaram calosidade, 5 (19,2%) micose e 1 (20,0%) úlcera. Não houve associação significativa entre perda de sensibilidade protetora e lesão cutânea para calos (p=0,662), micose (p=1,000) e úlcera (p=0,349), conforme visualizado na Tabela 1.
Tabela 1. Associação entre perda de sensibilidade protetora e lesões cutâneas
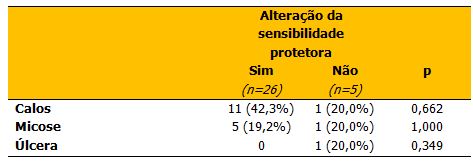
Valores expressam freqüência absoluta e relativa.
Discussão
Neste estudo dos 31 indivíduos avaliados16 (51,6%) eram do sexo masculino e com idade média 60,7±9,7 anos. Para Brasileiro et al. (12), em seu estudo com pacientes portadores de diabetes, 58,9% eram do sexo masculino com idade entre 51 e 70 anos (60,8%), demonstrando a predominância do sexo masculino e faixa etária mais avançada. Um estudo de revisão mostrou que úlceras, amputações, neuropatia e doença vascular periférica são mais comuns em homens, tendo o sexo masculino risco 1,6 vezes maior de sofrer amputações em relação ao feminino (24), sendo adultos e idosos, com DM2 de longa duração e mal controlados os mais acometidos (19).
Quanto ao tempo de diagnostico de DM2, 19 (61,3%) tinham diagnóstico de DM2 há menos de 10 anos. Na pesquisa de Bortoletto et al. (14), 62,2% se encontravam com o tempo de diagnostico entre 5 e 10 anos e 37,8% acima de 11 anos. A literatura aponta para um maior conjunto de complicações diabéticas relacionadas com a evolução crônica da doença (15). Para Barbosa et al. (16), isto não se mostrou relevante, podendo estar relacionado com o diagnóstico tardio do diabetes mellitus, sendo que a metade dos diabéticos desconhece o diagnóstico da doença, vindo ao encontro com o presente estudo, onde os pacientes relatavam que apresentavam os sintomas da doença, porém tardiamente obtiveram o diagnóstico.
Nos sintomas autonômicos, 12 (38,7%) apresentavam calos, 6 (19,4%) micose e 1 (3,2%) úlceras. Bortoletto et al.(14), dos 228 pacientes avaliados em seu estudo, 78,5 % apresentavam presença de calos, alteração na umidade dos pés, presença de queratoses, rachaduras e outras alterações dermatológicas (micoses interdigitais), anormalidades das unhas (onicomicoses e onicocriptoses), verrugas, lesões, bolhas e úlceras, que podem se apresentar em decorrência da neuropatia autonômica, provocando um ressecamento da pele, pela falta de secreção sudorípara e sebácea. Essas lesões cutâneas podem ser decorrentes de uma associação entre as neuropatias autonômica, sensitiva e motora (17).
No estudo de Anselmo et al. (18), a presença de calosidades, deformidades dos pés (dedo em garra e hálux valgo) ou outros sinais de sobrecarga plantar foram considerados de risco para deformidades. Para Martin et al. (2012), as principais causas referidas para a úlcera foram: calosidades (23,3%), fissuras (20%) e bolhas (16,7%). O mesmo autor destaca, que o não reconhecimento da insensibilidade plantar e do mau controle metabólico são fatores precursores das úlceras pelos participantes do estudo e coloca-os em maior risco para recorrências de úlceras e amputações. O uso de um calçado adequado é importante, pois pode, além de prevenir, reduzir o desenvolvimento de calosidades, em razão da diminuição da pressão local (8).
Dos pacientes avaliados, 26 (83,9%) apresentavam alteração de sensibilidade superficial ao monofilamento, 29 (93,5%) de sensibilidade térmica e 30 (96,8%) de sensibilidade dolorosa e tátil. No estudo de Sacco et al. (20),houve diminuição da sensibilidade tátil e térmica. Na análise do monofilamento eles usaram um monofilamento de 4,17 g indicando uma perda de sensação protetora. No presente estudo, foi seguido a Sociedade Brasileira de Diabetes (24), que recomenda o uso do monofilamento de 10g. Martin et al. (19), em seu estudo, demonstrou que a insensibilidade tátil-pressórica plantar, decorrente de neuropatia periférica, foi verificada em 93,3% dos participantes, e é apontada na literatura como principal causa de úlcera nos pés de pessoas com DM2.
Na avaliação da sensibilidade profunda, 30 (96,8%) tinham ausência de sensibilidade vibratória e 1(3,2%) apresentava alteração de sensibilidade profunda de localização à dorsiflexão. Estudos mostram que a perda da sensibilidade leva a ulceração no pé diabético, e a diminuição da sensibilidade vibratória aumenta sete vezes o risco de desenvolvimento de úlcera nos pés com ou sem isquemia (22).
Os reflexos patelar e de Aquiles encontravam-se ausentes em 2 (6,5%) indivíduos, mostrando que a diabetes afeta inicialmente as fibras nervosas de pequeno diâmetro. Para Gagliardi (21), as fibras de grande diâmetro podem afetar nervos sensoriais ou motores e é caracterizada pela sensação vibratória reduzida e de posição, redução dos reflexos profundos, como do tendão de Aquiles encurtado e aumento do fluxo sanguíneo para o pé (sensação de pé quente).
Dos pacientes avaliados neste estudo, somente 2 (6,5%) não apresentaram neuropatia, enquanto 14 (45,2%) tinham neuropatia considerados grau de risco 1 e o mesmo número tinham neuropatia com deformidade sedo grau de risco 2. O estudo de Price et al. (4), vem de encontro ao nosso estudo pois, observaram que grande parte dos participantes (79,8%) classificaram-se na categoria 0, por não apresentarem sinais específicos de neuropatia ao teste do monofilamento de 10 g. Entre as categorias 1e 2, quando a neuropatia está presente, 18,1% das pessoas encontravam-se em maior condição de risco; enquanto 14,3% delas tinham risco para amputação ou recidivas (grau 3).
A associação entre perda de sensibilidade protetora e lesões cutâneas não mostrou significância, porém cabe ressaltar, que a presença desta complicação está muito relacionada ao tempo de duração do diabetes e ao grau de controle glicêmico. Cabe ressaltar, que o diagnóstico precoce do DM2, associado ao controle glicêmico eficaz, uso de calçado adequado e inspeção do pé diariamente pelo próprio paciente ou familiar, além de consultas regulares para verificação da perda de sensibilidade protetora e grau de risco no qual o paciente se encontra, com testes neurosensóriomotores específicos, podem prevenir o desenvolvimento de ulcerações e conseqüentemente amputações, melhorando assim, a qualidade de vida desta população.
Referências bibliográficas
-
Brasil Ministério da Saúde. Cadernos de Atenção Básica. Diabetes Mellitus. Brasília: Ministério da Saúde, 2006. n 16.
-
Chacra Ar. Diabetes mellitus. IN: Prado FC, Ramos JÁ, Borges DR, Rothschild HA, eds. Artes Médicas. Tratado de Atualização Terapêutica. 20aed. São Paulo: Câmara Publicadora do Livro; 2001. p. 375-89.
-
Pedrosa HC, Nery ES, Sena FV, Novaes C, Feldkircher TC, Dias MSO et al. O desafio do projeto salvando o pé diabético. Terapia em Diabetes 1998; 4(19):1-10.
-
Price P. The diabetic foot: quality of life. Clin Infect Dis. 2004; 39:S129-31.
-
Cole BE. Diabetic peripheral neuropathic pain: recognition and management. Pain Med 2007, Sep; 85 Suppl 2:S27-32.
-
Litzelman DK, Slemenda CW, Langefeld CD, Hayslm, Welch MA, Bildde et al. Reduction of lower extremity clinical Int Med. 1993; 119; 36-41.
-
Obrosova IG. Update on the pathogenesis of diabetic neuropathy. Curr Diab Rep. 2003; 3(6):439-45.
-
Schie GHM. A review of the Biomechanics of the diabetic foot. Lower Extremity Wounds. 2005; 4(3):160-70.)
-
Smith BH, Torrance N, Bennett MI et al. Health and quality of life associated with chronic pain of predominantly neuropathic origin in the community. Clin J Pain, 2007; 23:143-149.
-
Eriksen J, Jensen MK, Sjogren P et al. Epidemiology of chronic non malignant pain in Denmark. Pain, 2003; 106:221-228.
-
Luís AS. O Pé Diabético e a Prevenção da Catástrofe. 2001.
-
Brasileiro, JL et al. Pé diabético: aspectos clínicos – Brasileiro JL et al J Vasc Br 2005;4(1):11-21. Copyright © 2005 by Sociedade Brasileira de Angiologia e Cirurgia Vascular.
-
Sociedade Brasileira de Diabetes. Consenso Brasileiro sobre Diabetes 2002. Diagnóstico e classificação do diabetes melito e tratamento do diabetes melito do tipo 2[Internet]. Rio de Janeiro: Diagraphic Editora; 2003 [citado 2007 Set 5]. Disponível em: http://www.diabetes.org.br/educacao/docs/Consenso_atual_2002.pdf.
-
Bortoletto, M. S. S.; Haddad, M. C. L.; Karino, M. E. Pé diabético, uma avaliação sistematizada. Arq. Ciênc. Saúde Unipar, Umuarama, v. 13, n. 1, p. 37-43 jan./abr. 2009.
-
Sacco. I.C.N.; João, S.M.A.; Alignani, D.; Ota, D.K.; Sartor, C.D.S; Silveira, L.T. et al. Implementing a clinical assessment protocol for sensory and skeletal function in diabetic neuropathy patients at a university hospital in Brazil. São Paulo Med J. v. 123, n.5, p. 229-33, 2005.
-
Barbosa, R.B.; Barceló, A.; Machado, C.A. Campanha nacional de detecção de casos suspeitos de diabetes mellitus no Brasil. Ver Panam Salud Publica/PanAm J Public Health. v. 10, n.5, 2001.
-
Zavala, A.V.; Braver D. Semiologia do pé: prevenção primária e secundária do pé diabético. Diabetes Clinica, v. 4, n. 2, p. 137-144, 2000.
-
Anselmo et al. Diabetology & Metabolic Syndrome. 2010, 2:45 http://www.dmsjournal.com/content/2/1/45.
-
Martin IS, Beraldo AA, Passeri SM, Freitas MCF, Pace AE. Causas referidas para o desenvolvimento de úlceras em pés de pessoas com diabetes mellitus. Acta Paul Enferm. 2012;25(2):218-24.
-
Sacco ICN, Sartor CD, Gomes AA, João SMA E Cronfli R. Avaliação das perdas sensório-motoras do pé e tornozelo decorrentes da neuropatia diabética. Rev. bras. fisioter. São Carlos, v. 11, n. 1, p. 27-33, jan./fev. 2007. Revista Brasileira de Fisioterapia.
-
Gagliardi, A. R. T. Neuropatia diabética periférica. J. Vasc. Bras. v. 2, n. 1, p. 67-74, 2003.
-
Consenso Internacional Sobre Pé Diabético/ publicado sob a direção de Hermelinda Cordeiro Pedrosa; tradução de Ana Cláudia de Andrade, Hermelinda Cordeiro Pedrosa. Brasília, DF: Secretaria de Estado de Saúde do Distrito Federal; 2001.
-
Brasil. Ministério da Saúde. Caderno de Atenção Básica. Hipertensão arterial sistêmica e diabetes mellitus: protocolo. Brasília: Ministério da Saúde, 2001. n. 7.
-
Sociedade Brasileira de Diabetes. Detecção e tratamento das complicações crônicas do Diabetes Mellitus. Disponível em: http://www.diabetes.org.br/educacao/compcrondoc.php. Acesso em: 12 jul. 2008.
Outros artigos em Portugués
 |

Búsqueda personalizada
|
|---|---|
|
EFDeportes.com, Revista Digital · Año 19 · N° 194 | Buenos Aires,
Julio de 2014 |
|