
|
|||
|---|---|---|---|
|
|
Síndrome del piriforme: protocolo de readaptación física |
|
|
|
Licenciado en Ciencias de la Actividad Física y el Deporte por la Universidad de Granada Maestro de Educación Física http://regioncore.webcindario.com/ |
Javier Benítez Porres javibp@correo.ugr.es
|
| |
|
Resumen El síndrome del piramidal o piriforme es una condición en la cual el músculo piramidal sufre una contractura o espasmo, e irrita el nervio ciático que pasa por debajo. Esto causa dolor en la región glútea y puede incluso dar lugar a dolor referido en la parte posterior y distal del muslo. Los afectados se quejan a menudo de dolor profundo de la cadera a las nalgas. El síndrome piriforme puede presentar síntomas similares a problemas relacionados con hernia de disco, por lo que hace más complejo su diagnóstico. Este mal lo padecen muchos deportistas y practicantes de actividad física, pudiendo ser una causa de peso que fomente el abandono de la práctica deportiva. El siguiente artículo pretende aclarar los aspectos relacionados con esta patología, así como dar unas pautas de prevención y prescripción de actividad física adecuadas para conseguir una rehabilitación de la zona afectada y facilitar la reanudación de la actividad físico-deportiva. Palabras clave: Músculo piramidal. Readaptación física. Síndrome piriforme. Rehabilitación. Ejercicio físico.
|
|||
|
|
EFDeportes.com, Revista Digital. Buenos Aires, Año 15, Nº 152, Enero de 2011. http://www.efdeportes.com/ |
|
|
1 / 1
1. Introducción. Aspectos anatómicos y funcionales
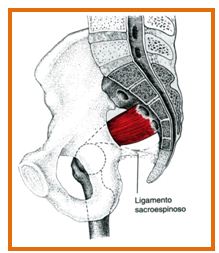 El músculo Piriforme se deriva del latín pirum (pera) y tiene su origen
medialmente en la superficie anterior (interna) del sacro. Algunas fibras
pueden insertarse en el borde del agujero ciático, en la cápsula de la
articulación sacro iliaca y en el ligamento sacroespinoso. Lateralmente, el
músculo se fija mediante un tendón redondo en el lado medial de la
superficie superior del trocánter mayor del fémur.
El músculo Piriforme se deriva del latín pirum (pera) y tiene su origen
medialmente en la superficie anterior (interna) del sacro. Algunas fibras
pueden insertarse en el borde del agujero ciático, en la cápsula de la
articulación sacro iliaca y en el ligamento sacroespinoso. Lateralmente, el
músculo se fija mediante un tendón redondo en el lado medial de la
superficie superior del trocánter mayor del fémur.
Limita superiormente con el Glúteo menor e inferiormente con el gémino superior.
En las actividades en carga, el Piriforme es a menudo necesario para frenar (controlar) la rotación interna vigorosa y/o rápida de la cadera, por ejemplo, al comienzo de la fase de apoyo en la marcha o en la carrera. También se piensa que el Piriforme estabiliza la articulación de la cadera y ayuda a mantener la cabeza femoral en el acetábulo.
 El
Piriforme es principalmente rotador externo con la cadera en posición neutra
o extendida. La observación de un esqueleto articulado hace evidente que el
grado de flexión de cadera afecta profundamente a la función del músculo
Piriforme. Entre 60 y 90º de flexión produce abducción horizontal de la
cadera (figura derecha). Sin embargo, con flexión completa de cadera
(>90º) parece rotarla internamente. El grado de flexión de cadera
constituye un importante factor cuando se considera la posición óptima de
estiramiento.
El
Piriforme es principalmente rotador externo con la cadera en posición neutra
o extendida. La observación de un esqueleto articulado hace evidente que el
grado de flexión de cadera afecta profundamente a la función del músculo
Piriforme. Entre 60 y 90º de flexión produce abducción horizontal de la
cadera (figura derecha). Sin embargo, con flexión completa de cadera
(>90º) parece rotarla internamente. El grado de flexión de cadera
constituye un importante factor cuando se considera la posición óptima de
estiramiento.
2. Síntomas del síndrome piriforme
El Síndrome del músculo Piriforme se caracteriza por el dolor (y parestesias) en región lumbar, ingle, periné, nalga, cadera, parte posterior de muslo, pierna y pie y, durante la defecación, en el recto. Los síntomas se ven agravados por la sedestación, por una combinación prolongada de flexión, aducción y rotación interna de cadera y por la actividad.
 Es una zona muy requerida en el gesto de la zancada amplia y también en los
impactos que por irregularidades del terreno o por fuerte ritmo de
entrenamiento sufre el corredor de fondo. Todas las tensiones del final de la
columna se transmiten hacia las piernas a través de la pelvis y la cadera, y
afectan al Piriforme, por lo que un pinzamiento o descompensación en la ASI
pueden variar el funcionamiento del músculo y acabar ocasionando importantes
alteraciones en el deportista que los sufra.
Es una zona muy requerida en el gesto de la zancada amplia y también en los
impactos que por irregularidades del terreno o por fuerte ritmo de
entrenamiento sufre el corredor de fondo. Todas las tensiones del final de la
columna se transmiten hacia las piernas a través de la pelvis y la cadera, y
afectan al Piriforme, por lo que un pinzamiento o descompensación en la ASI
pueden variar el funcionamiento del músculo y acabar ocasionando importantes
alteraciones en el deportista que los sufra.
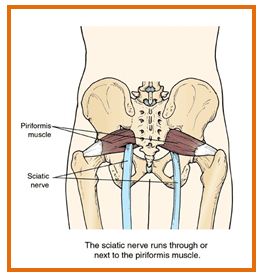
Pero hay algo más importante aún por considerar en el recuerdo anatómico y biomecánico de este músculo: El piramidal se inserta en los agujeros sacros, que permiten el paso del nervio ciático. El nervio ciático es el nervio más ancho y largo del cuerpo. Su largo curso y gran tamaño hacen que el nervio ciático sea particularmente vulnerable a la presión o daño, provocando dolor. El dolor ciático puede estar producido por compresión del nervio por el músculo Piriforme, que durante la carrera o la sedestación, puede comprimirlo.
Tendríamos así tres posibles alteraciones como responsables de la aparición del Síndrome en atletas:
-
Debido al dolor miofascial referido por los Puntos Gatillo del músculo, que es una disfunción neuromuscular con tendencia a la cronicidad. Cualquier inflamación, traumatismo o factor estresante muscular puede desencadenar mecanismos patogénicos, provocando que la fascia, el músculo y los tejidos conjuntivos flexibles y elásticos pierdan su elasticidad, acortándose y induciendo dolor por la aparición de una banda tensa en cuyo interior existe un punto hiperirritable, el llamado "Punto Gatillo" (PG).Si esta alteración no se libera (liberación miofascial), la fascia y los músculos portadores del PG activo el cuadro se cronifica y el dolor se intensifica, dando lugar a otros PG secundarios y satélites.
-
Por el atrapamiento nervioso y/o compromiso vascular causado cuando el músculo comprime las estructuras neurovasculares contra el reborde del agujero ciático mayor. Cuando un músculo se contrae y se acorta activamente, se tensa e incrementa notablemente su perímetro. Por lo tanto, cuando el músculo Piriforme se contrae, ocupa el limitado espacio disponible en el agujero ciático mayor, provocando que los nervios y vasos acompañantes sean comprimidos cada vez que el músculo se encuentre acortado o contraído.
-
Por la disfunción de la articulación sacroilíaca. El desplazamiento de la articulación sacro-iliaca puede interaccionar con los PG del Piriforme para establecer una relación automantenida. La continua tensión del músculo causada por los PG podría mantener el desplazamiento articular y la disfunción inducida por el desplazamiento de la articulación parece perpetuar los PG del Piriforme. En esta situación, ambos problemas han de ser corregidos.
Estas alteraciones son responsables de síntomas diferentes aunque a menudo estos aparecen superpuestos.
3. Medidas diagnóstica
El diagnóstico del Síndrome del músculo piramidal se realiza fundamentalmente por medio de la exploración manual. Los análisis radiológicos o radiomiográficos son útiles para diagnosticar otras patologías de las extremidades inferiores que pueden provocar síntomas similares, pero no resultan útiles en el caso concreto de esta lesión.
En 1947, Robinson estableció 6 elementos en los que se puede basar el diagnóstico del Síndrome piramidal:
-
Antecedentes de traumatismo en región glútea o sacroilíaca.
-
Presencia de dolor en la región sacroilíaca, en la escotadura ciática o en el trayecto del músculo Piriforme que puede irradiarse por la extremidad inferior y dificulta la marcha.
-
Exacerbación de la sintomatología dolorosa con la flexión de raquis o la carga de peso.
-
Palpación de una masa dolorosa sobre el Piriforme.
-
Lasegue positivo.
-
Atrofia de glúteos.
Clásicamente se describen varios signos clínicos útiles en el diagnóstico de este Síndrome, basados en la elongación pasiva del músculo o en su contracción contra resistencia:
-
Maniobra de Freiberg: se desencadena dolor en la nalga con la rotación interna forzada de la cadera en extensión de la extremidad.
-
Maniobra de Pace: la abducción contra resistencia de la cadera afectada, con el paciente sentado, genera el dolor.
-
Maniobra de Beatty: esta maniobra reproduce el dolor en la zona glútea por contracción selectiva del Piriforme. El paciente se coloca en decúbito lateral sobre el lado sano y con la cadera flexionada realiza una abducción del muslo afectado, manteniendo esa posición unos segundos, lo que desencadena el dolor.
Estos signos no son difíciles de realizar, pero en ocasiones sí de interpretar, por lo que su resultado es dudoso. Por ello se ha propuesto actualmente un protocolo diagnóstico basado en:
-
La presión sobre el músculo piramidal reproduce la ciática.
-
El tacto rectal de la pared pélvica lateral reproduce el dolor.
-
Positividad de los signos de Freiberg y Pace.
-
Contracción en rotación externa de la extremidad afectada, a lo que se puede añadir alivio del dolor con la infiltración de anestésico local en la zona del músculo piramidal, exploración complementaria de la zona positiva o EMG con evaluación del reflejo H.
4. Protocolo de readaptación
Test de evaluación
Con el practicante de pie y relajado, descalzo, se evalúa el nivel de las crestas ilíacas, las espinas ilíacas. Se evalúa si un posible desequilibrio está presente en estas áreas.
Con el practicante en decúbito supino, se compara la rotación lateral de las piernas. Una rotación lateral excesiva (45 grados o más) muestra el acortamiento del músculo Piriforme de ese lado.
Otro causante del Síndrome del Piriforme es una sobrepronación, que deriva en una excesiva rotación medial y aducción del muslo al correr y al caminar, haciendo que el músculo trabaje en exceso en su intento de contrarrestar la rotación medial. Esto tal vez cause hipertonía. Una diferencia en la longitud de las piernas también puede contribuir a la aparición del Síndrome del músculo Piriforme.
Cuando se sospecha que el paciente sufre el Síndrome del Piriforme pero este no resulta obvio tras la realización del test de evaluación general, resulta valioso un cuidadoso examen neurológico de los miembros inferiores.
Paciente en bipedestación
Mientras el paciente se encuentra de pie, se le puede examinar la movilidad de las dos ASI. El miembro sintomático puede presentar un perímetro sensiblemente mayor.
Paciente en sedestación
Cuando están sentados, los pacientes con un Síndrome del Piriforme tienden a retorcerse y a cambiar frecuentemente de posición. Tienden a tener dificultades para cruzar el muslo afectado sobre la otra rodilla.
Paciente en decúbito supino
Con el paciente en decúbito supino se suele ver una persistente rotación externa de la cadera afectada que se manifiesta en un giro hacia fuera del pie de al menos 45°. Esta posición indica el acortamiento del Piriforme o de otros rotadores externos.
La tirantez de las fibras posteriores de los glúteos medio y menor limitaría más la rotación interna en esta posición de flexión que con la cadera recta.
El examen del paciente en supino a veces revela un aparente acortamiento del miembro del lado afectado, que puede deberse a la distorsión del eje pélvico causada por la tensión aumentada del Piriforme.
Paciente en decúbito lateral
Con el paciente tumbado sobre el lado sano, la palpación de la nalga superior revela consistentemente un dolor exquisito a la presión sobre el agujero ciático mayor y, a menudo, a lo largo de toda la longitud del Piriforme.
Paciente en decúbito prono.
La tensión del Piriforme puede someter al sacro a un estrés rotatorio anormal capaz de exacerbar la disfunción pélvica. Esta torsión de la pelvis tiende a estar asociada con una mala alineación de la sínfisis púbica.
Otras pruebas
Las radiografías en carga para identificar causas de asimetría de la columna lumbar.
Las pruebas electrodiagnósticas ayudan a confirmar o descartar la compresión a nivel radicular. También pueden ayudar a detectar el atrapamiento nervioso en el agujero ciático mayor.
Tratamiento
El síndrome del Piramidal puede ser doloroso, la mayoría de la gente con esta condición puede reducir el dolor y manejar el problema con métodos como terapia física.
Están los antiinflamatorios, las inyecciones de anestésicos locales para una relajación temporal.
La cirugía se puede considerar, pero generalmente solamente como último recurso.
Los masajes profundos se pueden utilizar también inicialmente. Es importante saber manipular correctamente
El calor se utiliza para ayudar al músculo a relajarse, reduciendo el espasmo y el dolor.
El ultrasonido es ideal para preparar el músculo piramidal para el masaje y para conseguir el músculo estirarlo hacia fuera.
Los estiramientos, se harán a menudo, una vez aprendidos en las sesiones del fisioterapeuta. Hay que recomendar un buen calentamiento y sobre todo un estiramiento para el piramidal que se debe realizar de forma suave e indolora hasta notar que cede la tensión y el dolor.
Al finalizar el tratamiento debemos insistir en la vuelta gradual a los entrenamientos y en la ejecución de los ejercicios de estiramiento y pélvicos.
Programa de tratamiento
El programa de tratamiento se inicia después de que el paciente ha sido evaluado.
El tratamiento se realiza en sesiones de 40 minutos, tres veces por semana, un programa de 18 sesiones realizadas tres veces a la semana es suficiente para lograr movimiento funcional sin dolor en forma estable y duradera.
Se utilizan ejercicios con diversas técnicas que permitan cumplir el objetivo propuesto, pero el protocolo está basado en su mayor parte en ejercicios derivados de la Técnica Pilates.
El trabajo correctivo sobre las causas nos permite el rápido alivio del dolor y una mejoría estable y duradera del problema.
Protocolo
-
Colocar hielo sobre los glúteos durante 20 ó 30 minutos cada 3 ó 4 horas, en los primeros 2 ó 3 días o hasta que el dolor desaparezca.
-
Reposar.
-
Tomar medicamentos antiinflamatorios o relajantes musculares (alivio pasajero).
-
Aprender y realizar ejercicios de estiramiento del músculo piriforme.
Entrenamiento
-
1ª Semana
-
Series cortas con largos periodos de descanso. Utilización de estiramientos y fortalecimiento de cadera.
2ª Semana
-
Continuar con las series, aumentando los tiempos de trabajo y reduciendo los de descanso.
3ª Semana
-
Carrera continua sin descanso, junto con estiramientos al principio y final de la sesión, añadiendo el trabajo de la fuerza sobre el tren inferior.
4ª Semana
-
Carrera continua a un ritmo medio y siguiendo las pautas de la 3ª semana, con estiramientos y trabajo de fuerza.
5ª Semana
-
Realizar un acondicionamiento físico general.
Referencias bibliográficas
-
Alter, M.J. (1992): “Los estiramientos: bases científicas y desarrollo de ejercicios”. Barcelona: Paidrotribo.
-
Busquet, L. (2002): “Las cadenas musculares: miembros inferiores”. Tomo IV. Barcelona: Paidotribo.
-
Chaitow, L. (1999): “Muscle energy tecnhiques”. Barcelona: Bellaterra.
-
Chaitow, L. (1999): “Técnica neuromuscular: tratamiento de los tejidos blandos”. Barcelona: Bellaterra.
-
Chaitow, L. (2004): “Maintaining body balance, flexibility and stability: a practical guide to the prevention and treatment of musculoskeletal pain and dysfunction”. Barcelona: Bellaterra.
-
Esnault, M. (1994): “Estiramientos analíticos en fisioterapia activa”. Barcelona: Masson.
-
Hernán Silván, M. (2007): “Lesiones del corredor: manual de autoayuda”. Madrid: Centro de Recuperación Funcional.
-
Kapandji, A.I. (1999): “Fisiología articular: esquemas comentados de mecánica humana: miembro inferior la cadera, la rodilla, el tobillo y la bóveda plantar”. Madrid: Panamericana.
-
Kendall, F. (2005): “Músculos, pruebas, funciones y dolor postural”. Madrid: Marbán.
-
Ledoupee, A. y Dedde, M. (1999): “Manual práctico de estiramientos musculares postisométricos”. Barcelona: Masson.
-
Luque Hoyos, F. (2000): “Estiramientos para todos: repertorio de ejercicios por grupos musculares”. Madrid: Gymnos.
-
Mcatee, R.E. y Charland, J. (2000): “Los Estiramientos facilitados: los estiramientos de FNP con y sin asistencia”. Barcelona: Paidotribo.
-
Neiger, H. (1998): “Estiramientos analíticos manuales: técnicas pasivas”. Madrid: Panamericana.
-
Travell, J. y Simons, D. (2004): “Dolor y disfunción miofascial”. Madrid: Panamericana.
 |

Búsqueda personalizada
|
|---|---|
|
EFDeportes.com, Revista
Digital · Año 15 · N° 152 | Buenos Aires,
Enero de 2011 |
|