
|
|||
|---|---|---|---|
|
|
Abordagem fisioterapêutica no pós-operatório de esofagectomia. Estudo de caso |
|
|
|
Fisioterapeuta Cursando Especialização em Fisioterapia Ortopédica e Traumatológica Associação Catarinense de Ensino - ACE (Brasil) |
Letícia Miranda |
|
|
|
Resumo O presente trabalho descritivo na forma de estudo de caso teve como objetivo descrever a abordagem fisioterapêutica no ambiente hospitalar e sua evolução, em um paciente em pós-operatório de esofagectomia radical com transposição gástrica realizada em paciente com diagnóstico de neoplasia de esôfago. Para obtenção dos dados o paciente foi avaliado, tratado e reavaliado. Os atendimentos ocorreram na Unidade Clínica Cirúrgica do Hospital Regional de São José, no período de dezenove a vinte e quatro de abril de 2006, totalizando cinco atendimentos. Após este período, os dados obtidos permitem observar a evolução do paciente no seu âmbito funcional. Ao final do estudo a paciente recebeu alta da unidade. Unitermos: Esofagectomia. Fisioterapia. Pós-operatório |
|||
|
|
http://www.efdeportes.com/ Revista Digital - Buenos Aires - Año 14 - Nº 139 - Diciembre de 2009 |
|
|
1 / 1
Introdução
 Segundo o INCA (2006), o câncer (neoplasia) é uma classe de doenças
caracterizadas pelo crescimento descontrolado de células, que pode promover uma
invasão destrutiva (metástase) de órgãos normais por extensão direta ou por
disseminação à distância, que pode ser através do sangue, linfa ou
superfície serosa.
Segundo o INCA (2006), o câncer (neoplasia) é uma classe de doenças
caracterizadas pelo crescimento descontrolado de células, que pode promover uma
invasão destrutiva (metástase) de órgãos normais por extensão direta ou por
disseminação à distância, que pode ser através do sangue, linfa ou
superfície serosa.
As causas de câncer são variadas, podendo ser externas ou internas ao organismo, estando ambas inter-relacionadas. Dentre as causas externas podemos citar: o Sol, o tabaco e alguns vírus. As causas internas são, na maioria das vezes, geneticamente pré-determinadas, estão ligadas à capacidade do organismo de se defender das agressões externas. Esses fatores causais podem interagir de várias formas, aumentando a probabilidade de transformações malignas nas células normais (INCA, 2006).
No último ano, o câncer foi a 4ª causa de morte no Brasil, ficando atrás apenas das doenças do aparelho circulatório, respiratório e das doenças infecciosas (DATASUS, 2006).
Segundo a Associação Brasileira de Câncer, a incidência de câncer de
esôfago é rara, representando aproximadamente 2% de todos os tumores malignos,
afetando igualmente homens e mulheres, a partir dos 50 anos de idade.
Entretanto, o câncer de esôfago está entre os tumores com crescimento mais
rápido e, na maioria dos casos, quando diagnosticado, já começou a disseminar
células cancerosas para os gânglios linfáticos.
O câncer de esôfago é hoje o 5º câncer que mais mata no Brasil, chegando a
quase 5% do total de óbitos por câncer no último ano (DATASUS, 2006).
As causas do câncer de esôfago ainda não são conhecidas, mas as pesquisas
apontam para alguns fatores de risco relacionados à sua incidência, como o
tabaco, o álcool e a ingestão de bebidas quentes (ZAMBRAMO & GUERRERO,
2001)
O principal sintoma de câncer de esôfago é a disfagia (dificuldade para
engolir). Inicialmente o paciente tem dificuldade de deglutir alimentos
sólidos, em seguida, de pastosos e, finalmente, de líquidos.
Conseqüentemente, grande parte dos pacientes perde peso, apresentando, muitas
vezes, anemia e desidratação (TINCANI et al, 1993).
O procedimento cirúrgico mais usado no tratamento do câncer de esôfago é a esofagectomia radical, com ressecção completa do tumor. É uma operação complexa, com uma mortalidade de 5-15% nos grandes centros. Em termos globais, a sobrevivência de doentes é inferior a 10%, ao fim de 5 anos (YANAGA et al, 2003).
A interposição gástrica é um procedimento que apresenta incidência baixa de fístula e estenoses e permite grandes margens de ressecção. É necessária cirurgia abdominal de grande porte e dissecção do mediastino posterior para a transposição do estômago para a região cervical, ocasionando grande volume nessa região e possibilidade de compressão das estruturas aí existentes e dos pulmões, além de ser necessária a secção do diafragma e dos nervos vagos (CHAGAS, 2001).
Estudos recentes sugerem que as complicações pulmonares após a cirurgia torácica e abdominal devem-se a uma soma de fatores, incluindo a redução da estimulação, diminuição dos volumes pulmonares e da ventilação alveolar, alteração do mecanismo pulmonar, tosse deficiente e dor. Além de traumas pulmonares diretos, aumento das pressões vasculares pulmonares e lesão do nervo frênico (IRWIN & TECKLIN, 2003).
Frente a estas complicações, a fisioterapia foi introduzida nestas últimas décadas visando adicionar qualidade de vida por meio de aumento da capacidade de trabalho, recreação, atividade física em geral e melhora da capacidade pulmonar, auxiliando com isso, a normalizar o estilo de vida (REGENGA, 2000).
O objetivo deste estudo foi descrever a abordagem fisioterapêutica no ambiente hospitalar e sua evolução em paciente pós-operatório de esofagectomia.
Descrição do caso
R. L. S., 47 anos, natural da cidade de Curitibanos - SC, procedente da cidade de Monte Carlo - SC deu entrada no HRSJ no dia 04/04/06 com diagnóstico de Neoplasia de Esôfago (T3 N? M0).
O paciente relatou ser tabagista desde os 12 anos e fumar por volta de 60 cigarros por dia; além de ter sido etilista pesado (destilados cerca de 2 a 3 litros por dia). Apresentava cicatriz na região abdominal inferior do lado direito devido à apendicectomia realizada aos 8 anos.
Como história pregressa da doença o paciente relatou episódios de disfagia no início de 2005 para alimentos sólidos progredindo, em pouco tempo, para alimentos pastosos, o que ocasionou a perda de 12 kg em 3 meses de sintomas.
Neste período compareceu à consultas e exames na cidade de Monte Carlo onde foi realizada endoscopia digestiva, cujo resultado não demonstrava neoplasia e o paciente permaneceu durante 2 meses tratando-se de gastrite e esofagite sem resultados satisfatórios. O mesmo veio a Florianópolis se submeter a novos exames e então foi diagnosticada a neoplasia esofágica com invasão de aorta e traquéia.
O paciente deu entrada no HRSJ no dia 04 de abril de 2006, com diagnóstico clínico de neoplasia de esôfago. Do período de 04/04/2006 a 17/04/2006 permaneceu na Unidade de Clínica Cirúrgica (UCC) do HRSJ aguardando o momento para realização da cirurgia.
No segundo dia de internação na UCC (05/04/2006), foram realizados Fibrobroncoscopia, Tomografia computadorizada e Esofagogastroduodenoscopia.
A Esofagogastroduodenoscopia demonstrou lesão vegetativa de esôfago médio; câncer epidermóide - informado por biópsia prévia.
A cirurgia foi realizada no dia 17/04/2006 e teve duração de 5 horas com drenagem em contato de 500ml de sangue. Foi realizada anestesia peridural e anestesia geral. No transoperatório apresentou hipotensão e entubação traumática. Foi realizada secção do terço médio do esôfago, toracotomia direita, esofagectomia, gastrectomia subtotal, drenagem torácica bilateral, anastomose esôfago-gástrica cervical.
A cirurgia foi realizada da seguinte forma:
-
Toracotomia à direita no 5º espaço intercostal com preservação do gradil costal e do peitoral maior;
-
Pulmão direito colabado;
-
Abertura da cavidade pleural, ligamento do cajado da veia ázigos e ductotorácico;
-
Descolamento do esôfago torácico da aorta e brônquio fonte esquerdo com invasão de sua parede;
-
Descolamento cranial e caudal do esôfago;
-
Drenagem pleural;
-
Aproximação dos arcos costais;
-
Laparotomia mediana supraumbilical;
-
Inventário de cavidade operatória;
-
Colicistectomia técnica mista;
-
Gastrólise;
-
Piloroplastia;
-
Cervicotomia à esquerda;
-
Descolamento do esôfago cervical, seccionado e tracionado até o abdômen;
-
Grampeamento do esôfago para confecção de tubo gástrico;
-
Confecção de jejunostomia;
-
Anastomose esôfago-gástrica cervical.
No dia 17/04/2006 o paciente deu entrada na UTI Geral do HRSJ às 15:30h, entubado, sedado, respondendo aos estímulos verbais, dor em ferida operatória, hemodinamicamente estável, em ventilação espontânea.
A permanência do paciente na UTI foi apenas um dia (17/04/2006 até a manhã de 18/04/2006). Durante este período o paciente permaneceu em macronebulização. Havendo boa recuperação, foram retirados a macronebulização e o cateter para analgesia subcutâneo, localizado na região dorsal.
No dia 18/04/2006 houve atendimento fisioterapêutico na UTI e no final da manhã o paciente foi encaminhado para a UCC onde os demais atendimentos foram realizados.
No dia 18/04/2006 foi realizado RX de tórax na UTI que demonstrava alguns infiltrados alveolares, diminuição dos espaços intercostais, seios costo e cardio-frêncicos preservados, presença dos drenos torácicos, cúpulas diafragmáticas preservadas com pequena depressão da hemicúpula esquerda, deslocamento do estômago da cavidade abdominal adentrando na cavidade torácica, volumes pulmonares preservados. (Figura 1).
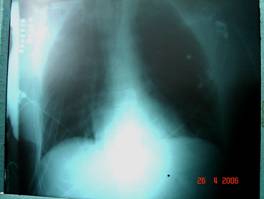
Figura 1. RX de tórax de 18/04/06
No dia 20/04/2006 foi realizado novo RX de tórax evidenciando: infiltrados alveolares e interticiais em pulmão direito, presença dos drenos torácicos, diminuição do volume pulmonar esquerdo, seios costo e cardio-frênicos do hemitórax direito preservados e do hemitórax esquerdo pouco definidos, radiopacidade aumentada em base esquerda, diminuição de espaços intercostais em hemitórax esquerdo. (Figura 2).
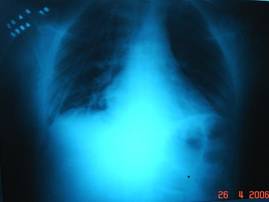
Figura 2. RX de tórax 20/04/06
No dia 22/04/2006 novo RX foi realizado demonstrando: melhora do quadro de infiltrado intersticial e alveolar de ambos os pulmões, aumento do volume pulmonar esquerdo, maior definição dos ângulos costo e cardio-frênicos em ambos os pulmões, ainda nota-se a presença de drenos torácicos e do deslocamento do estômago cranialmente para a cavidade torácica. (Figura 3)
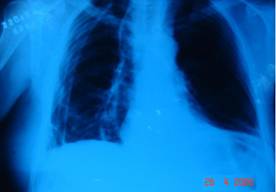
Figura 3. RX de tórax 22/04/06
No dia 24/04/2006 foi realizado o último RX determinando melhora do quadro pulmonar com aumento do volume pulmonar esquerdo, diminuição de infiltrados, seios costo e cardio-frênicos mais definidos, exceto o ângulo costo-frênico no hemitórax direito que apareceu velado devido a pequena área de radiopacidade em base direita sugerindo atelectasia, também se percebe espaços intercostais preservados e ausência de drenos torácicos que tinham sido recém tirados (Figura 4).
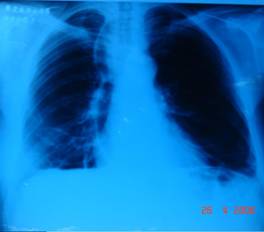
Figura 4. RX de tórax do dia 24/04/06
Na UCC os drenos torácicos e os pontos de sutura da ferida operatória (FO) foram retirados no dia 24/04/2006, apresentou como intercorrência deiscência da FO na porção final na incisão infraumbilical no dia 25/04/2006, com boa resolução através de curativos compressivos nos dias consecutivos.
Paciente recebeu alta hospitalar no 10° dia de pós-operatório, dia 27/04/2006.
Intervenção fisioterapêutica
Numa equipe multidisciplinar de reabilitação pulmonar o fisioterapeuta desempenha um papel chave e estará orientando e supervisionando as sessões de exercícios, fornecendo a prescrição de exercícios e do treinamento da musculatura respiratória e realizando a avaliação e a ajuda na assistência à mobilidade dos pacientes. (PRYOR & WEBBER, 2002).
Diagnóstico fisioterapêutico
A avaliação fisioterapêutica é de extrema importância para que se possa descobrir além das reais condições patológicas do paciente, as manifestações físicas destas e as apreensões do paciente em relação aos seus sintomas e expectativas de tratamento.
Na avaliação objetiva do paciente deste estudo foi observado que encontrava-se corado, orientado, comunicante e colaborativo; apresentava pouco edema de membros inferiores (MMII); tórax longelíneo; padrão ventilatório apical; diminuição da expansibilidade torácica; à ausculta pulmonar foi observado diminuição do murmúrio vesicular em bases com presença de roncos difusos; em relação ao sistema músculo-esquelético apresentava mobilidade articular preservada em MMII e diminuição da amplitude de movimento dos ombros e região cervical, apresentava também protusão de ombros; hipercifose torácica e retificação lombar (postura antálgica).
Na avaliação subjetiva o paciente relatou dor nas incisões cirúrgicas, presença de tosse com produção de secreção de média quantidade e não referia cansaço aos esforços.
Objetivos
De acordo a avaliação fisioterapêutica e com os achados radiológicos, os objetivos da intervenção fisioterapêutica estavam focados na melhora do quadro pulmonar e músculo-esquelético do paciente.
Plano de tratamento
Para tanto o plano de tratamento traçado foi estabelecido da seguinte forma:
-
Exercícios para o Sistema Músculo-esquelético:
-
Mobilização ativa de MMSS e MMII;
-
Deambulação;
-
Alongamentos;
-
-
Exercícios para o Sistema Respiratório associados ou não com exercícios que exploram a amplitude de movimento da cintura escapular:
-
Controle Respiratório (“Respiração Diafragmática”) com “apoio diafragmático” da mão do terapeuta (mão posicionada sobre o abdômen superior);
-
Manobras de Higiene Brônquica (TEF, orientação à tosse, tosse assistida, huffing);
-
Padrões respiratórios (inspiração fracionada, inspiração sustentada e freno labial).
-
Conduta fisioterapêutica
A resposta imediata à mobilização/exercício reflete um aumento proporcional no transporte de oxigênio para fornecer oxigênio aos músculos que trabalham. O aumento é dependente da intensidade do estímulo de mobilização/exercício. A demanda e o consumo de oxigênio (VO2) aumentam enquanto o exercício continua, com aumento proporcional da ventilação minuto (VE), isto é, na quantidade de ar inalado por minuto, no débito cardíaco e na extração de oxigênio nos tecidos. (PRYOR &WEBBER, 2002; KISNER & COLBY, 1998).
Respirações espontâneas profundas induzidas pelo exercício estão associadas à melhora nas taxas de fluxo, e na mobilização de secreções pulmonares. (WOLFF e cols, 1977 apud PRYOR &WEBBER, 2002).
Em pacientes clínicos estes efeitos induzem a tosse espontânea. Quando a mobilização é realizada na posição em pé, o diâmetro ântero-posterior da parede torácica assume uma configuração normal comparada com a posição reclinada, na qual o diâmetro ântero-posterior é reduzido e o diâmetro transverso aumentado. A excursão diafragmática está favorecida, as taxas de fluxo aumentadas e a tosse está mecanicamente facilitada. O esforço respiratório pode ser reduzido com o deslocamento caudal do diafragma e o esforço cardíaco minimizado pelo deslocamento de líquido da circulação central para as pernas. (KISNER & COLBY, 1998; PRYOR &WEBBER, 2002).
A amplitude de movimento, às vezes denominada flexibilidade estática refere-se ao grau de em que a articulação pode ser movida passivamente até os pontos terminais da amplitude de movimento. A manutenção da amplitude de movimento total sem restrições há muito é reconhecida como componente essencial de um programa de reabilitação. (PRENTICE & VOIGHT, 2003).
A flexibilidade foi definida como a amplitude de movimento possível em torno de uma articulação ou em uma série delas. O objetivo de qualquer programa de eficaz de flexibilidade deve ser melhorar a amplitude de movimento em determinada articulação, por meio da alteração da extensibilidade das unidades músculo-tendíneas que produzem movimento nessa articulação. O alongamento estático é o alongamento do músculo até o ponto de desconforto e a manutenção nesse ponto por um período prolongado. (PRENTICE & VOIGHT, 2003).
Os exercícios respiratórios são elaborados para retreinar os músculos da respiração e para melhorar ou redistribuir a ventilação, diminuir o trabalho respiratório e melhoraras trocas gasosas e oxigenação. Exercícios ativos de amplitude de movimento para o ombro e tronco também ajudam a expandir o tórax, facilitando a respiração profunda e geralmente estimulam o reflexo da tosse. (KISNER & COLBY, 1998).
O controle respiratório é a respiração corrente normal usando o tórax inferior com o relaxamento da porção superior e ombros. O paciente deve estar em posição confortável, com a porção superior do tórax, ombros e braços relaxados e uma mão pode ser colocada na porção superior do abdômen do paciente. A inspiração é a fase ativa da respiração e a expiração deve ser relaxada e passiva, durante a inspiração a mão apoiada no abdômen superior deve elevar-se e na expiração, abaixar. (PRYOR &WEBBER, 2002).
A respiração através dos lábios franzidos temo efeito de gerar uma pequena pressão positiva durante a expiração, que pode reduzir em alguma extensão o colapso da via aérea instável. Esta técnica aumenta o trabalho respiratório, particularmente, se ela for uma manobra ruidosa e forçada. É um meio eficiente quando utilizado corretamente e também para ser ensinado aos pacientes que sofrem com os episódios de dispnéia. (KISNER & COLBY, 1998; PRYOR &WEBBER, 2002).
Segundo Kisner& Colby (1998) para eliminar secreções e manter os pulmões limpos é necessária uma tosse efetiva. É uma parte importante do tratamento de pacientes com condições respiratórias agudas ou crônicas.
Estes autores também relatam que nos casos de pacientes com fraqueza abdominal a pressão manual sobre a área abdominal irá ajudar a desenvolver uma maior pressão intraabdominal para uma tosse efetiva. A pressão manual pode ser aplicada tanto pelo paciente quanto pelo terapeuta. Outro auxílio à tosse que pode ser realizado são as imobilizações de incisões cirúrgicas através do pressionamento contra a incisão cirúrgica pela mão do paciente ou travesseiro no momento da tosse.
De acordo com Pryor & Webber (2002), também mencionado por Regenga (2000), os exercícios de expansão torácica são exercícios enfatizando a inspiração. A inspiração é ativa e pode ser combinada com a sustentação por 3 segundos antes da expiração relaxada. A sustentação da inspiração tem sido útil para prevenção dos colapsos e também para pacientes muito dispnéicos.
Inspiração fracionada consiste em inspiração nasal suave e curta, interrompida por curtos períodos de apnéia pós-inspiratória, para depois expirar suavemente por via oral. Técnica eficiente na recuperação da complacência global diminuída após a cirurgia cardíaca e pode ser associada a exercício de membros superiores, com o objetivo de melhorar a expansão da caixa torácica e estimular a mobilidade do paciente. (REGENGA, 2000).
O huffing é um tipo eficaz de mobilização de secreções e pode ser usado como uma alternativa em pacientes que apresentam tosse ineficaz. Consiste em uma expiração forçada com a glote aberta, pedindo ao paciente que diga a palavra “huff”, a repetição desta manobra leva a estimulação da tosse espontânea. (REGENGA, 2000; PRYOR & WEBBER, 2002).
O fisioterapeuta deve lançar mão de todos os aparatos teóricos e técnicos possíveis de aplicação durante a formulação do tratamento fisioterapêutico visando sempre a melhor forma de conduzir o paciente à melhora dos quadros apresentados deforma confortável esclarecida ao paciente.
Evolução e discussão
Os atendimentos fisioterapêuticos foram realizados nos dias 19, 20, 24, 25 e 26 de abril de 2006 totalizando 5 atendimentos, que foram realizados no período da manhã na UCC do HRSJ.
O paciente demonstrou colaboração em todos os dias de atendimento e relatava estar seguindo as orientações de deambulação e exercícios respiratórios.
Os sinais vitais (pressão arterial, freqüência cardíaca e freqüência respiratória) eram observados em todas as sessões em dois momentos, no início e ao final da sessão, sendo que nunca foram observadas alterações significativas.
Nas duas primeiras sessões o paciente ainda encontrava-se com catéter de acesso venoso, para administração de medicamentos, e sonda nasoenteral por onde recebia nutrição. Nos demais atendimentos o acesso venoso e a sonda nasoenteral foram retirados, os medicamentos passaram a ser administrados por via oral, foi iniciada ingestão líquida na quarta sessão e a nutrição também foi continuada através da sonda da jejunostomia.
Com relação à auscuta pulmonar, somente no 1°dia de atendimento (2°PO) foram auscultados roncos, nos demais dias não foram auscultados ruídos adventícios, apesar dos RX evidenciar presença de secreções.
Em grande parte das manobras de higiene brônquica houve presença de tosse consecutiva. A tosse era eficaz e produtiva, sendo eliminada secreção esbranquiçada em média quantidade. A secreção era eliminada nos primeiros momentos prosseguindo para tosse improdutiva até o final da sessão.
Os exercícios de mobilização, deambulação, alongamentos (com comando verbal para correção postural) eram realizados em todos atendimentos e foi observado melhora significativa do 1° atendimento para o 5° atendimento.
No 1° atendimento (2°PO) o paciente encontrava-se restrito ao leito devido a recomendação médica de repouso. Após a retirada da sonda vesical foi realizado deambulação de 5 minutos, o paciente respondeu bem ao exercício relatando pouco cansaço.
Progressivamente o tempo de deambulação foi sendo aumentado até quando se atingiu 15 minutos e então a deambulação não foi mais realizada devido a condição do paciente demonstrar não haver mais necessidade desta ênfase motora no tratamento, pois o paciente caminhava diversas vezes ao dia sozinho e sem sinais de cansaço.
O controle respiratório, os exercícios de higiene Brônquica, e os padrões respiratórios de reexpansão pulmonar e os alongamentos foram mantidos em todos os atendimentos.
Após análise dos atendimentos, das respostas do paciente à conduta, do quadro apresentado ao final dos atendimentos e através dos exames de RX é possível observar um aumento do volume pulmonar, redução de infiltrados, redefinição dos seios costo e cardio-frênicos (com exceção do ângulo costo-frênico direito), diminuição na produção de secreções, melhora da capacidade física e do sistema músculo-esquelético e melhora da conscientização da respiração.
Considerações finais
Quanto ao aparelho músculo esquelético, o paciente obteve melhora do quadro motor, conseguindo caminhar ao final do atendimento por um período considerável, sem auxílio e sem desconfortos.
O paciente apresentou melhora da capacidade física e da consciência respiratória, além da melhora da higiene brônquica.
A atuação da fisioterapia foi de grande valia no tratamento, promovendo a progressão do quadro do paciente e dando mais confiança para que o mesmo voltasse a executar suas atividades.
Podemos inferir que a presença do fisioterapeuta compondo a equipe multiprofissional responsável pelo tratamento de pacientes em pós-operatório de cirurgia torácica é de suma importância.
É premente a contratação destes profissionais em ambiente hospitalar para suprir as necessidades de demanda existentes.
Referências bibliográficas
-
ABC. Associação Brasileira do Câncer. Disponível em: http://www.abcancer.org.br/ Acesso em: 04/05/2006.
-
CHAGAS, J. F. S. Reconstrução da faringe e do esôfago com tubo isoperistáltico da curvatura gástrica maior após faringolaringoesofagectomia cervical. São Paulo, 2001, p. 3-6 (Tese de Doutorado apresentada à Universidade Federal de São Paulo – Escola Paulista de Medicina).
-
DATASUS. Ministerio da Saúde. Disponível em: http://tabnet.datasus.gov.br, Acesso em: 04/05/2006.
-
INCA. Instituto Nacional de Câncer. Disponível em: http://www.inca.gov.br, Acesso em: 04/05/2006.
-
KISNER, C.; COLBY, L. A. Exercícios terapêuticos. Fundamentos e técnicas. São Paulo: Manole, 1998.
-
PRENTICE, W. E.; VOIGHT, M. L. Técnicas em reabilitação musculoesquelética. Porto Alegre : Artmed, 2003
-
PRYOR, J. A.; WEBBER, B. A. Fisioterapia para problemas respiratórios e cardíacos. Rio de Janeiro: Guanabara Koogan, 2002
-
REGENGA, M. M. Fisioterapia em Cardiologia: Da UTI à Reabilitação. São Paulo : Roca, 2000.
-
TINCANI, A.J.; MARTINS, A. S.; STECK, J. H.; FRANCO, E. M.; BRANDALISE, N. A. Protocolo para diagnóstico precoce de segundo tumor primário em esôfago, nos indivíduos portadores de neoplasia em cabeça e pescoço. In: Anais do 15o Congresso Brasileiro de Cirurgia de Cabeça e Pescoço; 1993; Natal, RN. Natal: RN; 1993. p.222.
-
YANAGA, R. H.; LEDESMA, J. A.; ALTHOFF, C. S.; SOARES, M. F. Carcinoma de células fusiformes de esôfago: relato de caso e revisão da literatura. Radiol Bras vol.36 no.2 São Paulo Mar./Apr. 2003.
-
ZAMBRAMO, C.C. & GUERRERO, M.H. Câncer de esôfago. Rev. Gastroent. Peru, 11: 18-31, 1991.
Outros artigos em Portugués
 |
|
|---|---|
|
revista
digital · Año 14 · N° 139 | Buenos Aires,
Diciembre de 2009 |
|